Хроническая бессонница: почему мы не можем уснуть
Автор фото, Getty Images
Длительная депривация сна — или так называемая хроническая бессонница — влияет на все аспекты нашей жизни — от настроения и поведения до физического и психического здоровья.
Как выявить проблему
Бессонница ассоциируется с неудачными попытками уснуть, частые пробуждения среди ночи или пробуждения на рассвете с последующей невозможностью вернуться ко сну.
В 2015 году звезда культового сериала «Секс и город» Ким Кэтролл отказалась от роли в постановке лондонского театра Royal Court из-за хронической бессонницы, которую она сравнила с гориллой весом в три тонны.
«Я теряю возможность четко мыслить… Я не могу ухватиться, удержаться за идеи, мысли, даже за задачи», — писала она в дневнике.
Підпис до фото,Ким Кэтролл задокументировала в дневнике свою борьбу с хронической бессонницей
По опросу, проведенному среди двух тысяч британцев и опубликованному британским Королевским обществом общественного здоровья, в среднем жители Великобритании спят по 6,8 часа в сутки. И в среднем им нужно около 30 минут, чтобы уснуть.
И в среднем им нужно около 30 минут, чтобы уснуть.
Национальная служба здравоохранения Великобритании советует взрослым спать от 7 до 8 часов каждую ночь — хотя, как бы смешно это не звучало, такие мировые лидеры, как Уинстон Черчилль, Маргарет Тэтчер и Дональд Трамп — среди тех, кто утверждает, что им хватает и четырех часов ночного сна.
Стресс, болезни, джет лаг или жизненные перемены — как смена места работы или рождение ребенка — могут вызвать краткосрочную бессонницу. Обычно она проходит за один-два месяца.
Нам всем, безусловно, знакомы эти советы для улучшения ночного сна:
- Соблюдайте режим сна;
- Отмените приемы пищи, алкоголя или кофеина поздно вечером;
- Не пользуйтесь гаджетами перед сном;
- Постарайтесь расслабиться и успокоиться перед сном и спите в прохладной, темной комнате.
Когда обращаться за помощью
Так в чем же разница между просто плохим, беспокойным сном и болезнью — бессонницей?
«Для каждого человека нормально — время от времени иметь нарушение сна, — говорит доктор Анна Уайхолл, преподаватель психологии в Университете Лидса. — Хроническим оно становится, когда повторяется на протяжении большинства ночей, большинства недель, когда влияет на общение с семьей и друзьями и приводит к невозможности выполнения работы».
— Хроническим оно становится, когда повторяется на протяжении большинства ночей, большинства недель, когда влияет на общение с семьей и друзьями и приводит к невозможности выполнения работы».
По данным Национальной службы здравоохранения, признаки хронической бессонницы таковы:
- Если обычные изменения в режиме сна не помогают;
- Проблемы со сном затянулись на несколько месяцев;
- Отсутствие нормального сна влияет на ваш быт и усложняет его.
По словам независимого эксперта по сну доктора Нила Стэнли, люди редко пытаются преодолеть проблемы со сном. Хотя они могут указывать на стресс или другие — более серьезные — проблемы со здоровьем.
- Как долго можно протянуть без сна?
- Как недостаток сна влияет на нашу психику
- Недосыпание может стать причиной ссор на работе
На том этапе, говорит доктор Стэнли, когда природные средства или советы, как наладить сон, уже не помогают, следует обратиться к врачу.
«Бессонница, которая влияет на вашу жизнь в течение дня — это уже проблема», — заключает он.
Таблетки или образ жизни?
Хотя снотворные средства довольно распространены во многих странах, британские врачи редко выписывают их для лечения бессонницы из-за опасений относительно побочных эффектов и возможной зависимости.
Обычно пациентов с бессонницей перенаправляют к специалистам по когнитивной поведенческой терапии — на восьминедельный курс, цель которого — помочь пациенту «изменить мысли и поведение, не дающие им спать».
- Как помочь «совам» не загубить свое здоровье?
- Синдром беспокойных ног: когда ночь превращается в пытку
В конце концов, дело может быть в изменении образа жизни — например, отказе от посменной работы или работы допоздна.
«Многие взрослые британцы имеют проблемы со сном из-за загруженности на работе или в быту — потому что если ты не находишься в постели в течение 7-8 часов, ты не будешь получать 7-8 часов сна», — говорит доктор Уайхолл.
Однако те, кто «хронически недосыпает», — то есть регулярно спят менее 5 часов, — «имеют больше шансов страдать от проблем со здоровьем, в частности от избыточного веса, сердечно-сосудистых заболеваний и диабета», отмечает ученый.
«Это факт, что в нашем современном ритме жизни — более продолжительный рабочий день, медиа, интернет, просмотр телевизора в постели, — людям труднее расслабиться и отключиться. Нам не хватает времени, и мы начинаем сокращать время на сон, не заботясь о том, чтобы расслабляться», — добавляет доктор Стэнли.
Он отмечает, что длительная бессонница может очень сильно истощать, но «для большинства из нас это то, что мы сами делаем с собой».
«Сон — это таинство. И нет никакого магического способа помочь людям спать. Все зависит от самого человека», — заключает доктор Стэнли.
Следите за нашими новостями в Twitter и Telegram
Что такое бессонница, почему она появляется и как бороться с бессонницей в домашних условиях?
Здоровый и глубокий сон — залог не только активной работы мозга после пробуждения, но и хорошего настроения в течение всего дня. Как быть, если такой метод, как подсчет овец на ночь, уже не помогает, а утренняя чашка кофе не спасает от слипающихся глаз?
Как быть, если такой метод, как подсчет овец на ночь, уже не помогает, а утренняя чашка кофе не спасает от слипающихся глаз?
В статье поговорим о том, как справиться с бессонницей и улучшить качество сна, чтобы утро было всегда добрым.
Бессонница (медицинский термин «инсомния») — это, выражаясь научным языком, повторяющиеся нарушения процесса засыпания, продолжительности сна, его качества и глубины, которые происходят при наличии достаточного количества времени и условий для сна.
По продолжительности протекания бессонница делится на острую (длительностью менее трех недель) и хроническую (от трех недель и более). По степени — на слабо выраженную (легкая бессонница), средней выраженности и выраженную.
Кроме того, различают следующие виды бессонницы:
- проблемное засыпание. Корректируется с помощью психотерапии, фитопрепаратов, соблюдении гигиены сна;
- нарушение режима и глубины сна. Проявления данного вида бессоницы: систематические проблемы со сном, частые ночные подъемы, формирование «боязни сна» (когда человек боится не заснуть вовремя и быть уставшим весь последующий день) — требуют комплексной коррекции, которая занимает до полугода.

- полное отсутствие сна. Это самая опасная форма, обращение к специалисту обязательно.
Ответы на вопрос «почему началась бессонница» могут быть самыми разнообразными. Выделим наиболее типичные причины.
Стресс и тревога
Повышенная ответственность на работе, беспокойство за близких людей и за свое будущее, постоянное самокопание перед сном — все это снижает защитные силы организма и расшатывает нервную систему. В результате может развиться бессонница по ночам. Хронический стресс в повседневной жизни является, по сути, объяснением появления значительного количества недомоганий, но очень часто этот фактор является только одной из составляющих негативного комплексного воздействия.
Нарушение гигиены сна
Даже такие на первый взгляд непримечательные детали, как слишком мягкий матрас, неудобная пижама, спертый воздух в спальне, могут создать неблагоприятную обстановку для засыпания. Чтение в кровати, просмотр ленты новостей с экрана мобильного телефона перед сном дают мозгу сигнал к бодрствованию.
Неправильное питание
Не зря диетологи рекомендуют последний прием пищи за два–три часа до сна: сытная и тяжелая пища на ночь опасна не только для фигуры. Обильный поздний ужин заставит работать желудок в то время, когда метаболизм должен снижаться, а значит, засыпание организм отложит на более поздний срок.
Прием стимуляторов
Крепкий чай, кофе, газированные напитки, темный шоколад, курение и алкоголь на ночь стимулируют нервную систему и не дают заснуть.
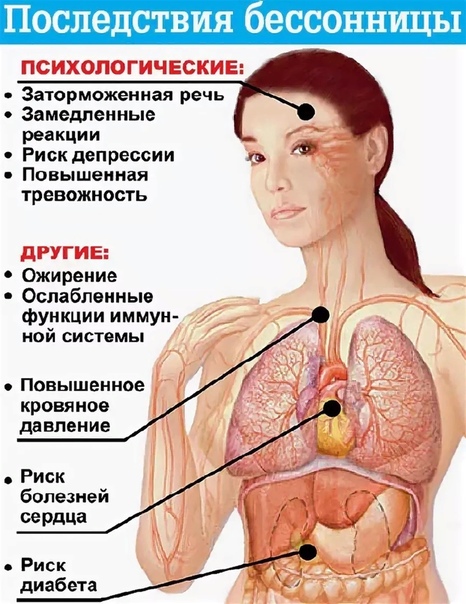
Постоянные недосыпания приводят к ухудшению работоспособности, развитию неврозов, нарушениям работы сердечно-сосудистой и иммунной систем. Именно поэтому важно знать, как бороться с бессонницей, чтобы вовремя принять меры и не позволить ей перейти в хроническую форму.
Диагностика нарушений сна
Точный ответ на вопрос, почему возникает бессонница, сможет дать специалист после специальной диагностики, направленной на оценку физиологических и психологических параметров сна.
Диагностические мероприятия включают:
- Сбор анамнеза. На этом этапе специалист опрашивает пациента для выявления причин расстройства сна и возможных скрытых признаков заболевания, на фоне которого и могла развиться бессонница.
- Ведение дневника сна. Это важно для диагностики текущего состояния и подбора эффективных мер коррекции бессонницы. Обычно пациент ведет дневник в течение двух недель до курса лечения и во время терапии. Дневник сна содержит субъективную информацию о продолжительности, глубине ночного сна, утомляемости в течение дня, а также точное время отхода ко сну и подъема.
- Полисомнография. Это метод, позволяющий с высокой точностью диагностировать бессонницу и определить ее форму. Такая точность измерений определяется тем, что во время исследования прибор регистрирует основные параметры сна, характеризующие состояние мозга, глаз, мышц, сердечно-сосудистой, нервной и дыхательной систем. Исследование проводится в лабораторных условиях в ночное время, на тело пациента крепятся специальные электроды, параметры фиксируются на бумаге в виде гипнограммы.

- Проведение анализов и осмотра : врач анализирует гипнограмму и сопоставляет полученные данные с нормативными. Иногда дополнительно назначается общетерапевтический биохимический анализ крови, если бессонница является следствием какого-либо заболевания.
Как избавиться от бессонницы?
Бессонница, мучающая ночи напролет, может нанести серьезный вред здоровью. И пускать все на самотек — не лучшая идея. В крупных городах существуют специализированные центры сомнологии, где врачи-сомнологи, психотерапевты, невропатологи, используя комплексный индивидуальный подход, помогают наладить процесс засыпания.
Бороться с бессонницей можно и в домашних условиях, но при этом все же стоит обратиться к врачу за консультацией: подобрать действительно адекватное лечение получится только после выяснения истинных причин возникновения проблемы.
Домашние средства
- Налаживание режима и гигиены сна.
- Подберите удобный матрас и пижаму, постельное белье из хлопка.
 Температура и влажность должны быть комфортными. Также важно, чтобы в спальне не было света и посторонних шумов.
Температура и влажность должны быть комфортными. Также важно, чтобы в спальне не было света и посторонних шумов. - Соблюдайте режим (это касается и выходных), когда очень хочется поспать подольше; не спите во второй половине дня. Важно ложиться и вставать в одно и то же время — тогда в организме начнет работать естественный «будильник», а пробуждение будет максимально легким и приятным.
- Не употребляйте на ночь возбуждающие нервную систему вещества.
- Вечером по возможности уменьшите умственную нагрузку. Не следует брать работу на дом, думать о планах и графиках перед сном.
- Принимайте теплый душ для легкого мышечного расслабления.
- Подберите удобный матрас и пижаму, постельное белье из хлопка.
- Ауторелаксация, медитация, психотерапия способствуют снижению тревожности, которая часто сопровождает появление бессонницы. В частности, сеансы психотерапии изменяют поведение и уровень социализации человека в лучшую сторону, что, соответственно, влияет и на качество сна.
- Энцефалофония, или «музыка мозга», — это современная методика избавления от бессонницы, в ходе которой записанная электроэнцефалограмма преобразуется в последовательность музыкальных нот.
 Страдающий бессонницей пациент получает диск с музыкальной записью биотоков своего мозга, прослушивание обеспечивает глубокий, спокойный сон.
Страдающий бессонницей пациент получает диск с музыкальной записью биотоков своего мозга, прослушивание обеспечивает глубокий, спокойный сон. - Ограничения сна. Вставайте строго по будильнику, не дремлите утром, даже если спали недостаточно. Так появится некоторый дефицит сна, благодаря чему на следующий день получится без трудностей заснуть пораньше.
- Арома- и фитотерапия. Расслабляющая ванна с хвоей, специальной пеной, морской солью или аромамаслами — действенное и приятное средство от бессонницы в домашних условиях. То же самое можно сказать о массаже с эфирными маслами. Кроме того, подобный эффект дают ароматические подушки, набитые ромашкой, шишками хмеля, лавандой.
- Физнагрузки. Занятия спортом — отличный способ избавиться от эмоционального перенапряжения и, следовательно, от проблем с засыпанием. Однако врачи советуют ходить в зал не позднее чем за три часа до сна, чтобы не спровоцировать возбуждение нервной системы.
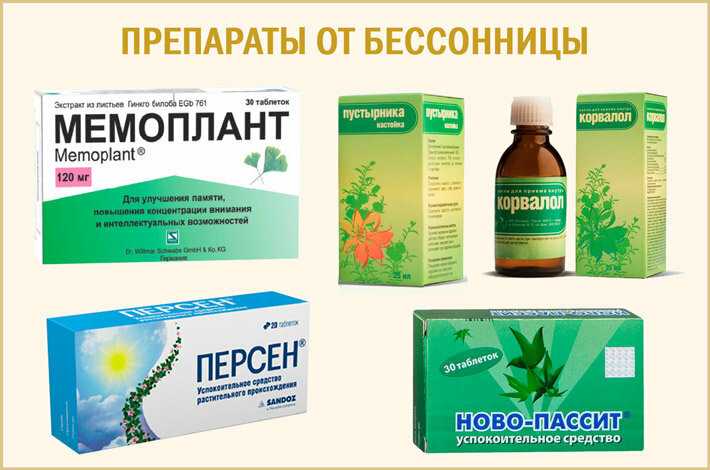
- Лекарственная терапия.
 Если бессонница продолжает беспокоить уже больше месяца даже при соблюдении всех правил гигиены сна, то могут потребоваться снотворные препараты. Но помните: эффективное средство способен подобрать только специалист.
Если бессонница продолжает беспокоить уже больше месяца даже при соблюдении всех правил гигиены сна, то могут потребоваться снотворные препараты. Но помните: эффективное средство способен подобрать только специалист.
Если пациента беспокоит нарушение сна уже на протяжении нескольких месяцев, а то и лет (эпизодически), врач, скорее всего, выпишет сильнодействующие рецептурные препараты из группы бензодиазепинов, или небензодиазепиновые агонисты бензодиазепиновых рецепторов, либо антидепрессанты со снотворным эффектом. Это так называемая тяжелая артиллерия, которую назначают только в крайнем случае.
Но если бессонница еще не достигла таких масштабов, терапия начинается, как правило, с растительных препаратов. Прошли проверку временем и широко применяются: пустырник, валериана, родиола розовая, шишки хмеля, мелисса, боярышник.
Можно заваривать сборы снотворных трав либо принимать уже готовые препараты (в виде таблеток, растворов и капель) на основе растительных экстрактов. Натуральные компоненты снижают нервную возбудимость и раздражительность, способствуют расширению сосудов головного мозга и сердца, что позволяет ускорить процесс засыпания и предотвратить ночные подъемы.
Натуральные компоненты снижают нервную возбудимость и раздражительность, способствуют расширению сосудов головного мозга и сердца, что позволяет ускорить процесс засыпания и предотвратить ночные подъемы.
Терапия растительными препаратами имеет значительные преимущества:
- минимум побочных эффектов, а значит, возможность применять их продолжительное время без вреда для организма;
- мягкое действие без угрозы привыкания и возникновения синдрома отмены;
- безрецептурный отпуск в любой аптеке;
- простота применения.
Сложно переоценить значение полноценного сна, ведь он необходим, чтобы организм мог восстановиться и накопить энергию. Если уснуть не получается после небольшой эмоциональной встряски либо из-за мыслей о важном событии, то это, по сути, нормальное явление. И есть различные способы исправить ситуацию: например, расслабляющая ванна, медитация или растительные средства с мягким успокаивающим действием. Но если стрессовая ситуация давно прошла, а бессонница осталась или проблема со сном и вовсе возникла без видимых на то причин, крайне важно как можно раньше обратиться за помощью к специалисту.
Почему бессонница вредна? | Система здравоохранения Канзасского университета
Сон играет решающую роль в здоровье и благополучии. Неспособность хорошо выспаться ночью приравнивается к пропуску приема пищи или недостаточному употреблению жидкости. Это жизненно важный компонент не только для здорового образа жизни, но и просто для ежедневного функционирования. Наш мозг использует 25% энергии нашего тела, несмотря на то, что он составляет всего 3% от веса нашего тела. Ему нужно восстановить эту использованную энергию, и он использует сон, чтобы получить ее. Для этого обычному взрослому человеку требуется от семи до девяти часов сна в сутки. Бессонницы обычно получают менее пяти или шести часов.
5 стадий сна
В течение ночи мы обычно переживаем пять стадий сна, часто несколько раз. Если мы постоянно просыпаемся или не спим достаточно долго, мы не достигнем всех стадий. Это приводит к тому, что мы упускаем важные моменты для восстановления энергии мозга и других вещей, которые необходимы нашему телу для борьбы со стрессом в течение дня.
Вы то засыпаете, то просыпаетесь, и вас легко разбудить. Ваши глаза начинают медленно двигаться за веками, и ваша мышечная активность падает.
Ваши движения глаз останавливаются. Мозговые волны начинают замедляться, частота сердечных сокращений падает, а температура тела падает, поскольку ваше тело начинает восстанавливать энергию.
На этом этапе ваш мозг начинает производить еще более медленные волны. В этот момент у вас гораздо меньше шансов проснуться или быть потревоженным, а если вы все-таки проснетесь, вашему мозгу может потребоваться несколько минут, чтобы вернуться в нормальное состояние.

Это самая глубокая стадия цикла. Нет движения глаз или мышечной активности, поскольку ваш мозг и тело восстанавливают энергию.
На этом этапе ваш сердечный ритм увеличивается, ваши глаза быстро дергаются за веками, а мозговые волны ускоряются до тех же скоростей, которые вы испытываете в течение дня. Вы мечтаете в этом состоянии, помогая своему мозгу тренироваться и использовать связи, которые он не использует в течение дня.
Сон — это не только отдых для ума, он нужен и нашему телу. Стрессовый, беспокойный сон также может вызвать такие проблемы, как скрежетание зубами и лунатизм. Недостаток сна может вызвать ряд проблем со здоровьем, таких как повышение уровня сахара в крови, проблемы с печенью, увеличение веса и тяжелая депрессия. Хроническая бессонница может увеличить вероятность некоторых серьезных заболеваний и болезней, в том числе:
Недостаток сна может вызвать ряд проблем со здоровьем, таких как повышение уровня сахара в крови, проблемы с печенью, увеличение веса и тяжелая депрессия. Хроническая бессонница может увеличить вероятность некоторых серьезных заболеваний и болезней, в том числе:
- Сердечный приступ
- Ход
- Диабет
- Преувеличенное восприятие боли
- Сокращенный срок службы
Узнайте больше – как побороть бессонницу
Ссылки по теме
Зачем лечить бессонницу? — PMC
1. Мендельсон В.Б. Длительное наблюдение за хронической бессонницей. Спать. 1995;18(8):698–701. [PubMed] [Google Scholar]
2. Morin CM, Belanger L, LeBlanc M, et al. Естественная история бессонницы: популяционное трехлетнее продольное исследование. Arch Intern Med. 2009 г.;169(5):447–453. [PubMed] [Google Scholar]
3. Молодой туберкулез. Естественная история хронической бессонницы. J Clin Sleep Med. 2005; 1: e466–e467. [Google Scholar]
J Clin Sleep Med. 2005; 1: e466–e467. [Google Scholar]
4. Hohagen F, Kappler C, Schramm E, et al. Бессонница с началом сна, бессонница, поддерживающая сон, и бессонница с ранним утренним пробуждением: временная стабильность подтипов в лонгитюдном исследовании пациентов общей практики. Спать. 1994;17(6):551–554. [PubMed] [Google Scholar]
5. LeBlanc M, Mérette C, Savard J, et al. Заболеваемость и факторы риска бессонницы в популяционной выборке. Спать. 2009 г.;32(8):1027–1037. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Roth T, Roehrs T. Бессонница: эпидемиология, характеристики и последствия. Клин Краеугольный камень. 2003;5(3):5–15. [PubMed] [Google Scholar]
7. Carey TJ, Moul DE, Pilkonis P, et al. Сосредоточение внимания на опыте бессонницы. Behav Sleep Med. 2005;3(2):73–86. [PubMed] [Google Scholar]
8. Shochat T, Umphress J, Israel AG, et al. Бессонница у пациентов первичного звена. Спать. 1999; 22 (дополнение 2): S359–S365. [PubMed] [Академия Google]
9. Американская академия медицины сна. Международная классификация расстройств сна. 2-е изд. Вестчестер, Иллинойс: Американская академия медицины сна; 2005. [Google Scholar]
Американская академия медицины сна. Международная классификация расстройств сна. 2-е изд. Вестчестер, Иллинойс: Американская академия медицины сна; 2005. [Google Scholar]
10. Orff HJ, Drummond SPA, Nowakowski S, et al. Несоответствие между субъективной симптоматикой и объективными нейропсихологическими показателями при бессоннице. Спать. 2007;30(9):1205–1211. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Harvey AG. Когнитивная модель бессонницы. Behav Res Ther. 2002;40(8):869–893. [PubMed] [Google Scholar]
12. Espie CA, Broomfield NM, MacMahon KMA, et al. Путь внимание-намерение-усилие в развитии психофизиологической бессонницы: приглашенный теоретический обзор. Sleep Med Rev. 2006;10(4):215–245. [PubMed] [Google Scholar]
13. Kuppermann M, Lubeck DP, Mazonson PD. Проблемы со сном и их корреляты у работающего населения. J Gen Intern Med. 1995;10(1):25–32. [PubMed] [Google Scholar]
14. Джонсон Л., Спинвебер К. Качество сна и работоспособность на флоте: лонгитюдное исследование хорошо и плохо спящих. В: Guilleminault C, Lugaresi E, редакторы. Расстройства сна/бодрствования: естественная история, эпидемиология и долгосрочная оценка. Нью-Йорк, штат Нью-Йорк: Raven Press; 1983. С. 13–28. [Google Scholar]
В: Guilleminault C, Lugaresi E, редакторы. Расстройства сна/бодрствования: естественная история, эпидемиология и долгосрочная оценка. Нью-Йорк, штат Нью-Йорк: Raven Press; 1983. С. 13–28. [Google Scholar]
15. Leger D, Guilleminault C, Bader G, et al. Медицинские и социально-профессиональные последствия бессонницы. Спать. 2002;25(6):625–629. [PubMed] [Google Scholar]
16. Фуллертон Д.С. Экономические последствия бессонницы при управляемом уходе: появляется более четкая картина. Am J Manag Care. 2006; 12 (дополнение 8): S246–S252. [PubMed] [Google Scholar]
17. Walsh JK, Engelhardt CL. Прямые экономические издержки бессонницы в США за 1995 год. Сон. 1999; 22 (дополнение 2): S386–S39.3. [PubMed] [Google Scholar]
18. Олдрич М.С. Автомобильные аварии у пациентов с нарушениями сна. Спать. 1989;12(6):487–494. [PubMed] [Google Scholar]
19. Roth T, Ancoli-Israel S. Дневные последствия и корреляты бессонницы в Соединенных Штатах: результаты исследования Национального фонда сна, 1991 г.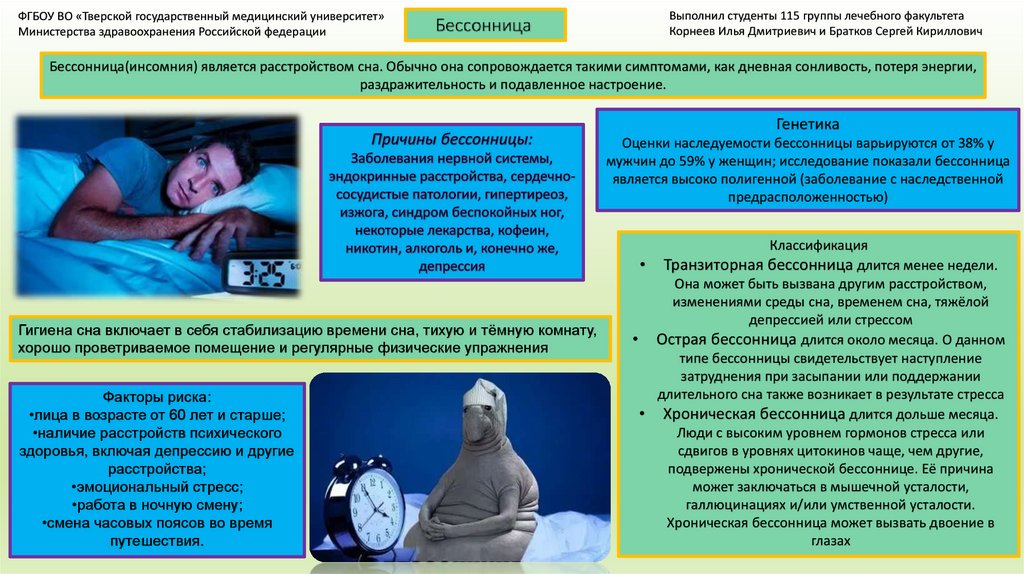
20. Hillman DR, Murphy AS, Pezzullo L. Экономические издержки нарушений сна. Спать. 2006;29(3):299–305. [PubMed] [Google Scholar]
21. Ozminkowski RJ, Wang SH, Walsh JK. Прямые и косвенные затраты на нелеченную бессонницу у взрослых в США. Спать. 2007;30(3):263–273. [PubMed] [Google Scholar]
22. Заявление конференции Национального института здравоохранения США о проявлениях и лечении хронической бессонницы у взрослых: 2005 г. Национальные институты здравоохранения; 13–15 июня 2005 г. http://consensus.nih.gov/2005/2005InsomniaSOS026html.htm.
23. Phillips B, Mannino D. Вызывают ли жалобы на бессонницу гипертонию или сердечно-сосудистые заболевания? J Clin Sleep Med. 2007;3(5):489–494. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Suka M, Yoshida K, Sugimori H. Постоянная бессонница является предиктором гипертонии у японских рабочих-мужчин. J оккупировать здоровье. 2003;45(6):344–350.
25. Schwartz S, McDowell AW, Cole SR, et al. Бессонница и болезни сердца: обзор эпидемиологических исследований. Дж. Психосом Рез. 1999;47(4):313–333. [PubMed] [Google Scholar]
26. Mander B, Colecchia E, Spiegel K, et al. Короткий сон: фактор риска инсулинорезистентности и ожирения. Сахарный диабет. 2001; 50 (дополнение 2): A45. [Академия Google]
27. Knutson KL, Ryden AM, Mander BA, et al. Роль продолжительности и качества сна в риске и тяжести течения сахарного диабета 2 типа. Arch Intern Med. 2006;166(16):1768–1774. [PubMed] [Google Scholar]
28. Kripke DF, Simons RN, Garfinkel L, et al. Короткий и долгий сон и снотворное: связана ли повышенная смертность? Арх генерал психиатрия. 1979;36(1):103–116. [PubMed] [Google Scholar]
29. Dew MA, Hoch CC, Buysse DJ, et al. Здоровый сон пожилых людей предсказывает смертность от всех причин в возрасте от 4 до 19 лет.годы наблюдения. Психозом Мед. 2003;65(1):63–73. [PubMed] [Google Scholar]
30. Pigeon W, Perlis ML. Бессонница и депрессия: одного поля ягоды? Int J Расстройство сна. 2007; 1:82–91. [Google Scholar]
Pigeon W, Perlis ML. Бессонница и депрессия: одного поля ягоды? Int J Расстройство сна. 2007; 1:82–91. [Google Scholar]
31. Ford DE, Kamerow DB. Эпидемиологическое исследование нарушений сна и психических расстройств: возможность профилактики? ДЖАМА. 1989;262(11):1479–1484. [PubMed] [Google Scholar]
32. Фоллрат М., Вики В., Ангст Дж. Цюрихское исследование. VIII. Бессонница: связь с депрессией, тревогой, соматическими синдромами и течением бессонницы. Eur Arch Psychiatry Neurol Sci. 1989;239(2):113–124. [PubMed] [Google Scholar]
33. Kennedy GJ, Kelman HR, Thomas C. Стойкость и ремиссия депрессивных симптомов в пожилом возрасте. Am J Психиатрия. 1991;148(2):174–178. [PubMed] [Google Scholar]
34. Dryman A, Eaton WW. Аффективные симптомы, связанные с началом большой депрессии в обществе: результаты эпидемиологической программы Национального института психического здоровья США. Acta Psychiatr Scand. 1991;84(1):1–5. [PubMed] [Академия Google]
35. Hohagen F, Rink K, Kappler C, et al. Распространенность и лечение бессонницы в общей практике: продольное исследование. Eur Arch Psychiatry Clin Neurosci. 1993;242(6):329–336. [PubMed] [Google Scholar]
Hohagen F, Rink K, Kappler C, et al. Распространенность и лечение бессонницы в общей практике: продольное исследование. Eur Arch Psychiatry Clin Neurosci. 1993;242(6):329–336. [PubMed] [Google Scholar]
36. Ливингстон Г., Близард Б., Манн А. Является ли нарушение сна предвестником депрессии у пожилых людей? кабинет во внутреннем Лондоне. Br J Gen Pract. 1993;43(376):445–448. [Бесплатная статья PMC] [PubMed] [Google Scholar]
37. Breslau N, Roth T, Rosenthal L, et al. Нарушение сна и психические расстройства: продольное эпидемиологическое исследование молодых людей. Биол психиатрия. 1996;39(6):411–418. [PubMed] [Google Scholar]
38. Weissman MM, Greenwald S, Nino-Murcia G, et al. Заболеваемость бессонницей, неосложненной психическими расстройствами. Генерал Хосп Психиатрия. 1997;19(4):245–250. [PubMed] [Google Scholar]
39. Roberts RE, Shema SJ, Kaplan GA, et al. Жалобы на сон и депрессия в стареющей когорте: проспективная перспектива. Am J Психиатрия. 2000;157(1):81–88. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
40. Livingston G, Watkin V, Milne B, et al. Кто впадает в депрессию? Исследование сообщества пожилых людей в Ислингтоне. J Аффективное расстройство. 2000;58(2):125–133. [PubMed] [Академия Google]
41. Perlis ML, Smith LJ, Lyness JM, et al. Бессонница как фактор риска возникновения депрессии у пожилых людей. Behav Sleep Med. 2006;4(2):104–113. [PubMed] [Google Scholar]
42. Паффенбаргер Р.С., Ли И.М., Леунг Р. Физическая активность и личностные характеристики, связанные с депрессией и самоубийством у американских студентов. Acta Psychiatr Scand. 1994; 89 (приложение 377): 16–22. [PubMed] [Google Scholar]
43. Chang PP, Ford DE, Mead LA, et al. Бессонница у молодых мужчин и последующая депрессия: исследование предшественников Джона Хопкинса. Am J Эпидемиол. 1997;146(2):105–114. [PubMed] [Google Scholar]
44. Mallon L, Broman JE, Hetta J. Связь между бессонницей, депрессией и смертностью: 12-летнее наблюдение за пожилыми людьми в обществе. Int Psychogeriatr. 2000;12(3):295–306. [PubMed] [Google Scholar]
Int Psychogeriatr. 2000;12(3):295–306. [PubMed] [Google Scholar]
45. Perlis ML, Giles DE, Buysse DJ, et al. Самооценка нарушения сна как продромального симптома рецидивирующей депрессии. J Аффективное расстройство. 1997;42(2-3):209–212. [PubMed] [Google Scholar]
46. Pigeon WR, Hegel MT, Unutzer J, et al. Является ли бессонница постоянным фактором депрессии в пожилом возрасте в когорте IMPACT? Спать. 2008;31(4):481–488. [Бесплатная статья PMC] [PubMed] [Google Scholar]
47. Перлис М., Смит М., Орф Х. Комментарий о нейробиологической основе связи между сном и депрессией. Sleep Med Rev. 2002; 6 (5): 353–357. [PubMed] [Google Scholar]
48. Nowell PD, Mazumdar S, Buysse DJ, et al. Бензодиазепины и золпидем при хронической бессоннице: метаанализ эффективности лечения. ДЖАМА. 1997;278(24):2170–2177. [PubMed] [Google Scholar]
49. Glass J, Lanctot KL, Herrmann N, et al. Седативные гипнотики у пожилых людей с бессонницей: метаанализ рисков и преимуществ. БМЖ. 2005;331(7526):1169. [Бесплатная статья PMC] [PubMed] [Google Scholar]
БМЖ. 2005;331(7526):1169. [Бесплатная статья PMC] [PubMed] [Google Scholar]
50. Morin CM, Culbert JP, Schwartz SM. Немедикаментозные вмешательства при бессоннице: метаанализ эффективности лечения. Am J Психиатрия. 1994;151(8):1172–1180. [PubMed] [Google Scholar]
51. Murtagh DR, Greenwood KM. Выявление эффективных психологических методов лечения бессонницы: метаанализ. J Consult Clin Psychol. 1995;63(1):79–89. [PubMed] [Google Scholar]
52. Smith MT, Perlis ML, Park A, et al. Сравнительный метаанализ фармакотерапии и поведенческой терапии стойкой бессонницы. Am J Психиатрия. 2002; 159(1): 5–11. [PubMed] [Google Scholar]
53. Кристал А.Д. Лечение нарушений здоровья, качества жизни и функциональных нарушений при бессоннице. J Clin Sleep Med. 2007;3(1):63–72. [PubMed] [Google Scholar]
54. Морин CM. Измерение результатов рандомизированных клинических испытаний методов лечения бессонницы. Sleep Med Rev. 2003;7(3):263–279. [PubMed] [Google Scholar]
55. Leger D, QueraSalva MA, Philip P. Качество жизни, связанное со здоровьем, у пациентов с бессонницей, получавших зопиклон. Фармакоэкономика. 1996;10(прил.1):39–44. [PubMed] [Google Scholar]
Leger D, QueraSalva MA, Philip P. Качество жизни, связанное со здоровьем, у пациентов с бессонницей, получавших зопиклон. Фармакоэкономика. 1996;10(прил.1):39–44. [PubMed] [Google Scholar]
56. Walsh JK, Krystal AD, Amato DA, et al. Ночное лечение первичной бессонницы эсзопиклоном в течение шести месяцев: влияние на сон, качество жизни и ограничения в работе. Спать. 2007;30(8):959–968. [Бесплатная статья PMC] [PubMed] [Google Scholar]
57. Edinger JD, Wohlgemuth WK, Krystal AD, et al. Поведенческая терапия бессонницы у пациентов с фибромиалгией: рандомизированное клиническое исследование. Arch Intern Med. 2005;165(21):2527–2535. [PubMed] [Академия Google]
58. Pigeon W, Jungquist C, Matteson S. Результаты боли, сна и настроения у пациентов с хронической болью после когнитивно-поведенческой терапии бессонницы. Спать. 2007; 30: А255–А256. [Google Scholar]
59. Fava M, McCall WV, Krystal A, et al. Применение эзопиклона совместно с флуоксетином у пациентов с бессонницей, сосуществующей с большим депрессивным расстройством. Биол психиатрия. 2006;59(11):1052–1060. [PubMed] [Google Scholar]
Биол психиатрия. 2006;59(11):1052–1060. [PubMed] [Google Scholar]
60. Manber R, Edinger JD, Gress JL, et al. Когнитивно-поведенческая терапия бессонницы улучшает исход депрессии у пациентов с коморбидным большим депрессивным расстройством и бессонницей. Спать. 2008;31(4):489–495. [Бесплатная статья PMC] [PubMed] [Google Scholar]
61. Taylor DJ, Lichstein KL, Weinstock J, et al. Пилотное исследование когнитивно-поведенческой терапии бессонницы у людей с легкой депрессией. Поведение тер. 2007;38(1):49–57. [PubMed] [Google Scholar]
62. Лихштейн К.Л. Вторичная бессонница: миф развеян. Sleep Med Rev. 2006; 10:3–5. [PubMed] [Google Scholar]
63. Lichstein KL, McCrae CS, Wilson NM. Вторичная бессонница: вопросы диагностики, когнитивно-поведенческое лечение и будущие направления. В: Perlis M, Lichstein KL, редакторы. Лечение расстройств сна: принципы и практика поведенческой медицины сна. Нью-Йорк, штат Нью-Йорк: John Wiley & Sons, Inc.; 2003. стр. 286–304. [Академия Google]
64. МакКрей К.С., Лихштейн К.Л. Вторичная бессонница: проблемы диагностики и возможности вмешательства. Sleep Med Rev. 2001; 5 (1): 47–61. [PubMed] [Google Scholar]
МакКрей К.С., Лихштейн К.Л. Вторичная бессонница: проблемы диагностики и возможности вмешательства. Sleep Med Rev. 2001; 5 (1): 47–61. [PubMed] [Google Scholar]
65. McCrae CS, Lichstein KL. Вторичная бессонница: эвристическая модель и поведенческие подходы к оценке, лечению и профилактике. Appl Prev Psychol. 2001; 10: 107–123. [Google Scholar]
66. Спилман А.Дж., Карузо Л.С., Гловинский П.Б. Поведенческий взгляд на лечение бессонницы. Психиатр Clin North Am. 1987;10(4):541–553. [PubMed] [Google Scholar]
67. Spielman AJ, Saskin P, Thorpy MJ. Лечение хронической бессонницы ограничением времени пребывания в постели. Спать. 1987; 10(1):45–56. [PubMed] [Google Scholar]
68. Reynolds CF, III, Hoch CC, Buysse DJ, et al. Сон при рецидивирующей депрессии в пожилом возрасте: изменения во время ранней продолженной терапии нортриптилином. Нейропсихофармакология. 1991;5(2):85–96. [PubMed] [Google Scholar]
69. Nierenberg AA, Keefe BR, Leslie VC, et al. Остаточные симптомы у пациентов с депрессией, остро реагирующих на флуоксетин. Дж. Клин Психиатрия. 1999;60(4):221–225. [PubMed] [Google Scholar]
Дж. Клин Психиатрия. 1999;60(4):221–225. [PubMed] [Google Scholar]
70. Simons AD, Murphy GE, Levine JL, et al. Когнитивная терапия и фармакотерапия депрессии: устойчивое улучшение в течение одного года. Арх генерал психиатрия. 1986;43(1):43–48. [PubMed] [Google Scholar]
71. Thase ME, Simons AD, Cahalane JF, et al. Когнитивно-поведенческая терапия эндогенной депрессии, часть 1: серия амбулаторных клинических повторов. Поведение тер. 1991;22(4):457–467. [Google Scholar]
72. Manber R, Rush J, Thase ME, et al. Влияние психотерапии, нефазодона и их комбинации на субъективную оценку нарушений сна при хронической депрессии. Спать. 2003;26(2):130–136. [PubMed] [Академия Google]
73. Carney CE, Segal ZV, Edinger JD, et al. Сравнение частоты остаточных симптомов бессонницы после фармакотерапии или когнитивно-поведенческой терапии большого депрессивного расстройства. Дж. Клин Психиатрия. 2007;68(2):254–260. [PubMed] [Google Scholar]
74. Deviva JC, Zayfert C, Pigeon WR, et al. Лечение остаточной бессонницы после когнитивно-поведенческой терапии при посттравматическом стрессовом расстройстве: тематические исследования. J Травматический стресс. 2005;18(2):155–159. [PubMed] [Google Scholar]
Лечение остаточной бессонницы после когнитивно-поведенческой терапии при посттравматическом стрессовом расстройстве: тематические исследования. J Травматический стресс. 2005;18(2):155–159. [PubMed] [Google Scholar]
75. Germain A, Shear MK, Hall M, et al. Эффекты кратковременного поведенческого лечения нарушений сна, связанных с посттравматическим стрессовым расстройством: пилотное исследование. Behav Res Ther. 2007;45(3):627–632. [PubMed] [Академия Google]
76. Germain A, Moul DE, Franzen PL, et al. Эффекты краткого поведенческого лечения бессонницы в позднем возрасте: предварительные результаты. J Clin Sleep Med. 2006;2(4):403–406. [PubMed] [Google Scholar]
77. Jungquist C, O’Brien C, Matteson-Rusby S, et al. Эффективность когнитивно-поведенческой терапии бессонницы у пациентов с хронической болью. Медицина сна. Под давлением. [Бесплатная статья PMC] [PubMed] [Google Scholar]
78. Cannici J, Malcolm R, Peek LA. Лечение бессонницы у онкологических больных с помощью тренировки мышечной релаксации. J Behav Ther Exp Психиатрия. 1983;14(3):251–256. [PubMed] [Google Scholar]
J Behav Ther Exp Психиатрия. 1983;14(3):251–256. [PubMed] [Google Scholar]
79. Currie SR, Wilson KG, Pontefract AJ, et al. Когнитивно-поведенческое лечение бессонницы, вторичной по отношению к хронической боли. J Consult Clin Psychol. 2000;68(3):407–416. [PubMed] [Google Scholar]
80. Currie SR, Clark S, Hodgins DC, et al. Рандомизированное контролируемое исследование кратких когнитивно-поведенческих вмешательств при бессоннице у выздоравливающих алкоголиков. Зависимость. 2004;99(9):1121–1132. [PubMed] [Google Scholar]
81. Дашевский Б.А., Крамер М. Поведенческая терапия хронической бессонницы у психически больных. Дж. Клин Психиатрия. 1998;59(12):693–699. [PubMed] [Google Scholar]
82. Davidson JR, Waisberg JL, Brundage MD, et al. Немедикаментозное групповое лечение бессонницы: предварительное исследование с выжившими после рака. Психоонкология. 2001;10(5):389–397. [PubMed] [Google Scholar]
83. Де Берри С. Оценка прогрессивной мышечной релаксации при симптомах, связанных со стрессом, у гериатрической популяции. Int J Aging Hum Dev. 1981;14(4):255–269. [PubMed] [Google Scholar]
Int J Aging Hum Dev. 1981;14(4):255–269. [PubMed] [Google Scholar]
84. Dopke CA, Lehner RK, Wells AM. Когнитивно-поведенческая групповая терапия бессонницы у лиц с серьезными психическими заболеваниями: предварительная оценка. Psychiatr Rehabil J. 2004;27(3):235–242. [PubMed] [Академия Google]
85. French AP, Tupin JP. Терапевтическое применение метода простой релаксации. Эм Джей Психотер. 1974;28(2):282–287. [PubMed] [Google Scholar]
86. Колко Д.Дж. Поведенческое лечение чрезмерной дневной сонливости у пожилой женщины с множественными медицинскими проблемами. J Behav Ther Exp Психиатрия. 1984;15(4):341–345. [PubMed] [Google Scholar]
87. Krakow B, Hollifield M, Johnston L, et al. Репетиционная терапия образами при хронических кошмарах у переживших сексуальное насилие с посттравматическим стрессовым расстройством: рандомизированное контролируемое исследование. ДЖАМА. 2001;286(5):537–545. [PubMed] [Академия Google]
88. Лихштейн К.Л., Уилсон Н.М.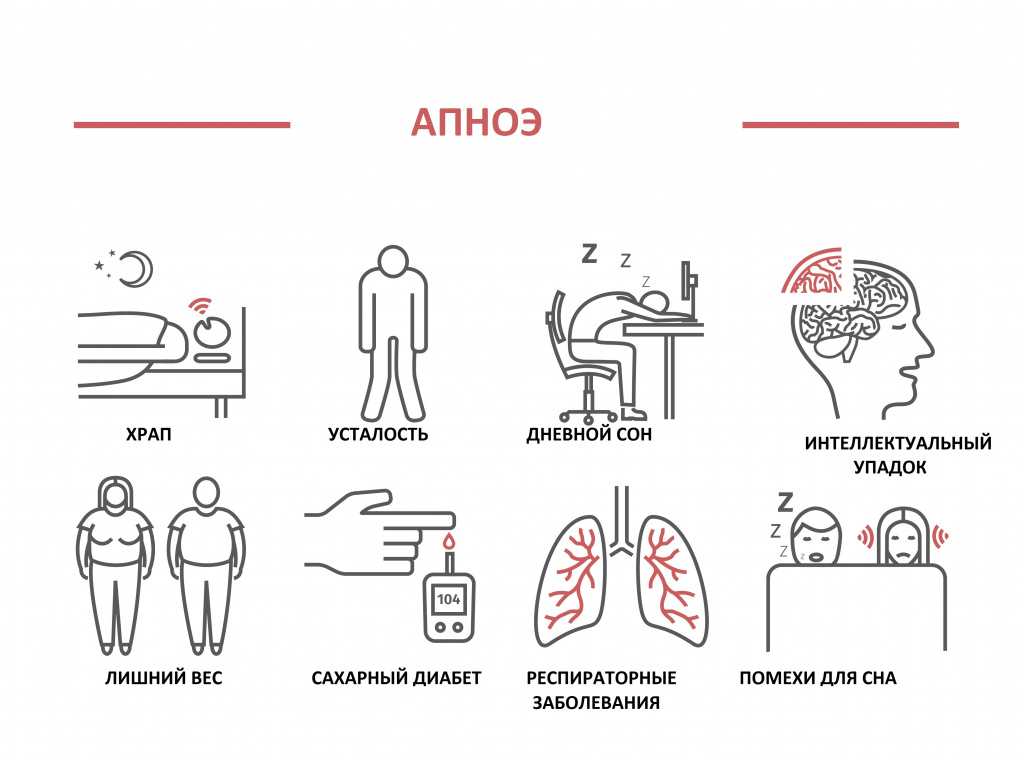 , Джонсон КТ. Психологическое лечение вторичной бессонницы. Психологическое старение. 2000;15(2):232–240. [PubMed] [Google Scholar]
, Джонсон КТ. Психологическое лечение вторичной бессонницы. Психологическое старение. 2000;15(2):232–240. [PubMed] [Google Scholar]
89. Моравец Д. Депрессия и бессонница. Врач Ауст Фам. 2000;29(11):1016. [PubMed] [Google Scholar]
90. Morin CM, Kowatch RA, Wade JB. Поведенческое управление нарушениями сна, вторичными по отношению к хронической боли. J Behav Ther Exp Психиатрия. 1989;20(4):295–302. [PubMed] [Google Scholar]
91. Quesnel C, Savard J, Simard S, et al. Эффективность когнитивно-поведенческой терапии бессонницы у женщин, лечившихся от неметастатического рака молочной железы. J Consult Clin Psychol. 2003;71(1):189–200. [PubMed] [Google Scholar]
92. Savard J, Simard S, Ivers H, et al. Рандомизированное исследование эффективности когнитивно-поведенческой терапии бессонницы, вторичной по отношению к раку молочной железы, часть 1: сон и психологические эффекты. Дж. Клин Онкол. 2005;23(25):6083–6096. [PubMed] [Google Scholar]
93. Rybarczyk B, Lopez M, Benson R, et al. Эффективность двух поведенческих программ лечения коморбидной гериатрической бессонницы. Психологическое старение. 2002;17(2):288–298. [PubMed] [Академия Google]
Эффективность двух поведенческих программ лечения коморбидной гериатрической бессонницы. Психологическое старение. 2002;17(2):288–298. [PubMed] [Академия Google]
94. Perlis ML, Sharpe M, Smith MT, et al. Поведенческое лечение бессонницы: результаты лечения и актуальность медицинской и психиатрической заболеваемости. Дж. Бехав Мед. 2001;24(3):281–296. [PubMed] [Google Scholar]
95. Stam HJ, Bultz BD. Лечение тяжелой бессонницы у онкологического больного. J Behav Ther Exp Психиатрия. 1986;17(1):33–37. [PubMed] [Google Scholar]
96. Tan TL, Kales JD, Kales A, et al. Стационарное многомерное лечение резистентной к лечению бессонницы. Психосоматика. 1987;28(5):266–272. [PubMed] [Google Scholar]
97. Schaefer K, McCall W, Krystal A, et al. Относительные размеры эффекта лечения бессонницы эсзопиклоном у пациентов с первичной бессонницей и бессонницей, коморбидной с большим депрессивным расстройством, генерализованным тревожным расстройством, перименопаузальным переходным периодом или ревматоидным артритом. Спать. 2007; 30: А243–А244. [Google Scholar]
Спать. 2007; 30: А243–А244. [Google Scholar]
98. Варни Дж.В. Поведенческое лечение хронической бессонницы, связанной с заболеванием, у больных гемофилией. J Behav Ther Exp Психиатрия. 1980;11(2):143–145. [Google Scholar]
99. Перлис М., Герман П., Риманн Д. Периодическое и длительное использование седативных снотворных средств. Курр Фарм Дез. 2008;14(32):3456–3465. [PubMed] [Google Scholar]
100. Риманн Д., Перлис М.Л. Лечение хронической бессонницы: обзор агонистов бензодиазепиновых рецепторов и психологической и поведенческой терапии. Sleep Med Rev. 2009;13(3):205–214. [PubMed] [Google Scholar]
101. Roscoe JA, Kaufman ME, Matteson-Rusby SE, et al. Связанная с раком усталость и нарушения сна. Онколог. 2007; 12 (прил. 1): 35–42. [PubMed] [Академия Google]
102. Roth T, Ancoli-Israel S. Дневные последствия и корреляты бессонницы в Соединенных Штатах: результаты исследования Национального фонда сна 1991 года. II. Спать. 1999; 22 (дополнение 2): S354–S358.


 Температура и влажность должны быть комфортными. Также важно, чтобы в спальне не было света и посторонних шумов.
Температура и влажность должны быть комфортными. Также важно, чтобы в спальне не было света и посторонних шумов. Страдающий бессонницей пациент получает диск с музыкальной записью биотоков своего мозга, прослушивание обеспечивает глубокий, спокойный сон.
Страдающий бессонницей пациент получает диск с музыкальной записью биотоков своего мозга, прослушивание обеспечивает глубокий, спокойный сон. Если бессонница продолжает беспокоить уже больше месяца даже при соблюдении всех правил гигиены сна, то могут потребоваться снотворные препараты. Но помните: эффективное средство способен подобрать только специалист.
Если бессонница продолжает беспокоить уже больше месяца даже при соблюдении всех правил гигиены сна, то могут потребоваться снотворные препараты. Но помните: эффективное средство способен подобрать только специалист.