Особенности сна у пожилых
Нормальный здоровый сон – такая же необходимость, как потребность в кислороде и пище. Благодаря полноценному сну происходит обновление нервной системы и клеток организма.
Отдых менее 6 часов считается недостаточным. Нарушения сна наносят серьезный удар по иммунной системе, укорачивают продолжительность жизни. Широкая распространенность нарушений сна в пожилом возрасте хорошо известна врачу любой специальности. В повседневной практике жалобы эти настолько упорны и постоянны, что врач нередко идет на поводу у пожилого пациента, выписывая ему снотворные средства, в том числе и в тех случаях, где они не нужны и даже вредны.
Пациенты часто замечают, что с возрастом увеличивается время засыпания, и сон становится более чутким. Их легче разбудить среди ночи, но не всегда после этого получается сразу вернуться ко сну. Это нормальные возрастные изменения. Однако бессонница или, наоборот, чрезмерная сонливость в дневное время являются тревожными симптомами в любом возрасте.
В старости происходят возрастные изменения сна. Снижается общая его длительность и потребность с 10 часов в молодости до 7–8 часов в середине жизни и до 5–6 часов в возрасте 70 лет и старше. Поэтому если пожилой человек подремал около 1 часа после обеда, то 5-часовой сон ночью является нормой и лечения не требует, даже если пациент считает иначе. Кроме того, увеличивается время засыпания, сокращается стадия медленного сна, повышается двигательная активность во сне. Часто происходит сдвиг фаз сна на более ранний период, когда человек испытывает выраженную сонливость в 20 часов, а в 3–4 часа утра просыпается и больше не может уснуть.
Что мешает нормально спать пожилым людям?
Во многих случаях – слишком долгое ожидание наступления сна. При этом часто появляются неблагоприятные факторы, которые четко проявляются во время засыпания: депрессивное настроение, напряжение, внутреннее беспокойство, неумение отключиться, страх перед ночью или перед предстоящим днем, боли и другие физические недуги.
Пожилой человек меньше устает в течение дня ввиду его меньшей занятости. Чтобы хорошо спать ночью, надо быть занятым днем (иными словами, хороший сон – это награда за дневное напряжение).
У пожилого человека больше хронических заболеваний, которые нарушают ночной сон. К ним относятся хронические заболевания легких, артериальная гипертензия, язвенная болезнь желудка, приступы стенокардии, артриты и боли в суставах, невриты, бронхиальная астма, опухоли и др.
В пожилом возрасте значительно чаще встречаются психические расстройства, ухудшающие сон, – депрессия, деменция, делириозные эпизоды и их сочетание.
Пожилой человек часто принимает лекарства, которые могут ухудшить сон. К ним относятся некоторые средства от кашля, таблетки от головной боли, содержащие кофеин, и др. Об их способности ухудшать сон пожилой человек чаще всего не знает.
Еще одна серьезная проблема – избыточный и бесконтрольный прием бензодиазепинов и барбитуратов для улучшения сна. Эти препараты быстро вызывают привыкание, а при бессистемном приеме дают обратный эффект и нарушают сон.
К частым нарушениям сна у пожилых относится апноэ сна – отсутствие дыхания. Это расстройство более характерно для пожилых мужчин с избыточным весом. Предшествует расстройству нарастающий ночной храп, который через несколько месяцев или лет превращается в остановки дыхания. У пожилых это явление представляет существенную опасность и может быть причиной внезапной смерти во сне.
Как улучшить качество сна?
С возрастом люди становятся более подвержены стрессу и воздействию внешних факторов, которые могут нарушать нормальный сон. Первый шаг к улучшению качества сна – корректировка привычек (питание, употребление алкоголя, физическая активность) и соблюдение режима.
У пожилых «внутренние часы» более чувствительны к вынужденным изменениям режима сна и бодрствования. Поэтому важно в первую очередь соблюдать распорядок дня и избегать резких его изменений. Также нужно обратить внимание на освещенность и температуру в спальне.
- Просыпайтесь всегда в одно и то же время, даже в выходные.
- Старайтесь ложиться в постель, только когда чувствуете сонливость.
- Если легли в кровать, но чувствуете, что в ближайшее время не сможете уснуть, лучше встаньте и займитесь чем-нибудь в спокойной обстановке. Возвращайтесь в постель, когда почувствуете сонливость.
- Если ночью испытываете трудности с засыпанием, старайтесь не спать днем.
 В крайнем случае старайтесь спать не позднее трех часов дня и не дольше одного часа.
В крайнем случае старайтесь спать не позднее трех часов дня и не дольше одного часа. - Выберите ежевечерний ритуал для расслабления – теплая ванна, чтение или легкий перекус.
- Уделяйте время физической активности. Интенсивные нагрузки подходят для первой половины дня, более легкие упражнения можно делать ближе к вечеру, не позднее, чем за 4 часа до отхода ко сну.
- Соблюдайте режим. Старайтесь ложиться, вставать, принимать пищу, заниматься спортом, работать примерно в одно и то же время. Тогда ваши внутренние часы будут работать без сбоев, а самочувствие заметно улучшится.
- Не переедайте на ночь, ограничьтесь легким перекусом незадолго до сна.
- Исключите продукты и напитки, содержащие кофеин (кофе, чай, некоторые газированные напитки, какао, шоколад), или употребляйте их не позднее, чем за 6 часов до сна.
- Не употребляйте алкоголь, если чувствуете сонливость. Даже небольшая доза спиртного, употребленная в таком состоянии, может сильно ухудшить концентрацию внимания.
 Не используйте алкоголь как снотворное: он может помочь уснуть, но такой сон будет коротким и неполноценным. Алкоголь не следует совмещать со снотворными и некоторыми другими препаратами – всегда консультируйтесь с лечащим врачом.
Не используйте алкоголь как снотворное: он может помочь уснуть, но такой сон будет коротким и неполноценным. Алкоголь не следует совмещать со снотворными и некоторыми другими препаратами – всегда консультируйтесь с лечащим врачом. - Не курите перед сном и в течение ночи.
- Принимайте снотворные только по предписанию врача. Если есть проблемы с дыханием во сне (храп, остановки дыхания, пробуждение с чувством нехватки воздуха, головной болью или тошнотой), обязательно сообщите об этом врачу. Многие успокоительные и снотворные препараты угнетают дыхательный центр, поэтому при респираторных проблемах их прием может быть опасен для жизни.
Для борьбы с бессонницей пригодятся народные средства и травы – мята, мелисса, пустырник, боярышник, валериана, зверобой, семена укропа. Они помогут сделать сон более спокойным, избавиться от переживаний и тревоги.
Если народные методы борьбы с бессонницей не помогают, обратитесь к доктору-сомнологу и пройдите обследование.
Какие нарушения сна встречаются чаще всего?
- Обструктивное апноэ сна (ОАС) (апноэ во сне) – прекращение легочной вентиляции во время сна более чем на 10 секунд. Чаще оно длится 20–30 секунд, в тяжелых случаях может достигать 2–3 минут и занимать до 60% общего времени ночного сна. При регулярных апноэ, обычно не менее 10–15 в течение часа, возникает синдром апноэ во сне с нарушением структуры сна и дневной сонливостью, ухудшением памяти и интеллекта, жалобами на снижение работоспособности и постоянную усталость. ОАС может быть одной из причин храпа. В таком случае наблюдается громкий храп со вздохами, шумным втягиванием воздуха и заметными паузами в дыхании вследствие обструкции дыхательных путей. После короткого пробуждения дыхание возобновляется. Такие эпизоды нарушают естественный процесс сна, и наутро, хотя человек не помнит этих микропробуждений, он не чувствует себя полноценно отдохнувшим.

При легких степенях апноэ проблему можно решить, если снизить вес и избегать сна на спине. Средняя и тяжелая степени апноэ требуют лечения постоянным положительным давлением (CPAP-терапия). CPAP-аппарат подает воздух под давлением в дыхательные пути, удерживая их открытыми и предотвращая обструкцию. - Центральное апноэ сна (ЦАС) – остановки дыхания во сне вследствие нарушения работы дыхательной мускулатуры. Пациенты с ЦАС ночью часто вздыхают или дышат поверхностно, храп при этом может отсутствовать. Утром они жалуются на частые пробуждения и разбитость. К методам лечения центрального апноэ относится использование CPAP-приборов, кислородная и медикаментозная терапия.
 Следует обратить внимание на возможные побочные эффекты лечения и обязательно консультироваться с лечащим врачом.
Следует обратить внимание на возможные побочные эффекты лечения и обязательно консультироваться с лечащим врачом. - Синдром опережающей фазы сна («Синдром жаворонка»). Когда человек становится старше, его циркадный ритм часто сдвигается на более раннее время. Многие легко адаптируются к возрастным изменениям и соблюдают привычный режим. Однако некоторые пожилые люди замечают, что стали раньше утомляться и ложиться спать, иногда даже до девяти часов вечера. Ложась спать так рано, они просыпаются задолго до привычного времени подъема – в три-четыре часа утра. Такой сдвинутый режим сна и называется «синдромом жаворонка». Это может причинять серьезные неудобства в социальной жизни. Человек просыпается слишком рано, когда остальные еще спят, а в вечернее время, когда проходят многие общественные мероприятия, он уже чувствует себя уставшим. Люди с синдромом опережающей фазы сна часто стараются ложиться спать позже, однако внутренние часы все равно будят их рано утром.

- Синдром периодических движений конечностей (ПДК) и синдром беспокойных ног – около половины людей старше 65 лет испытывают подергивания в мышцах ног (реже рук) в течение ночи. Эти сокращения могут повторяться до нескольких раз в минуту на протяжении нескольких часов. ПДК обычно не будят пациента, однако они нарушают нормальный процесс сна. При умеренных ПДК пациенты могут не замечать никаких изменений, но при более выраженном синдроме они чувствуют себя разбитыми после сна, жалуются на бессонницу и дневную сонливость. У пациентов с ПДК также часто наблюдается синдром беспокойных ног – неприятные ощущения в ногах, возникающие в сидячем или лежачем положении. Обычно это зудящие, колющие, давящие ощущения, которые вынуждают человека шевелить ногами, массировать их. Лечащий врач поможет выявить причину синдрома и подобрать необходимое медикаментозное лечение.

- Нарушение поведения во время REM-стадии сна. В норме во время фазы сновидений мышцы находятся в расслабленном состоянии, и тело практически обездвижено. При нарушении поведения во время REM-сна пациент буквально участвует в событиях, которые он видит во сне. При таком расстройстве люди вскакивают с кровати, могут ломать мебель, падать, нанося увечья себе и спящим рядом. Большинство таких пациентов – мужчины старше 50 лет. Также это расстройство часто возникает у страдающих болезнью Паркинсона. Необходимо проконсультироваться у специалиста, чтобы выявить причину нарушения поведения во время REM-сна и подобрать лечение.
- Снохождение и другие нарушения сна нередко встречаются у пожилых людей и причиняют значительные неудобства их близким. Такие проявления важно контролировать, чтобы исключить риск травмирования пациента.
Ольга Карулина,
врач Областного центра медицинской профилактики
Бессонница у детей Как преодолеть проблемы со сном у детей?
Нарушение сна у детей, лечение
До применения любого лечения против детской бессонницы очень важно проконсультироваться с врачом для того, чтобы исключить, что нарушение сна ребёнка связано с более серьёзными заболеваниями, то есть с органической или неврологической патологией, которые должны быть исследованы специалистами.
Не всегда легко решить проблемы со сном детей, если они вызваны вредными привычками сна, стрессом, перевозбуждением или проблемами поведения. Часто для успешного лечения необходимо, чтобы сам ребёнок научился засыпать самостоятельно и соблюдал гигиену сна. Для этого очень важно, чтобы малыш усвоил некоторые рекомендации, которые он сам может выполнить в том случае, если проснётся среди ночи.
Никогда нельзя прибегать к помощи лекарств без консультации с врачом, особенно, когда это касается детей. Таблетки от бессонницы могут повлечь за собой побочные эффекты и часто не помогают. Если мы хотим справиться с проблемами детской бессонницы, вызванными вредными привычками, и вылечить дисфункцию сна ребёнка, то наши действия должны быть нацелены на переобучение мозга и выработку навыков сна у ребёнка.
Родители могут помочь своим детям преодолеть трудности со сном, чтобы те довольствовались крепким и восстанавливающим сном, который так необходим для роста и здорового развития. Мозг малыша восстанавливается во время сна и обрабатывает знания, полученные в течение дня, поэтому качественный сон очень важен в детском возрасте.
Мозг малыша восстанавливается во время сна и обрабатывает знания, полученные в течение дня, поэтому качественный сон очень важен в детском возрасте.
Как в домашних условия можно справиться с детской бессонницей и победить проблемы со сном у ребёнка?
- Установите распорядок: очень важно соблюдать режим сна, ложиться спать в одно и то же и стараться, чтобы этот распорядок не менялся случайным образом. Этот основанный на поведенченском методе процесс важен для настройки биологических часов, режима дня и контроля сна ребёнка.
- Лёгкий ужин: приготовьте простой и лёгкий ужин, который ребёнку будет легко усвоить. В поздние часы старайтесь не давать ребёнку сладкое, поскольку это может повысить активность ребёнка. Также необходимо избегать продуктов с кофеином — кофе, чай, кока-колу.
- Не рекомендуется играть перед сном: игры могут перевозбудить ребёнка.
- Отправьте ребёнка спать рано: детям рекомендуется спать 9-10 часов в день, поэтому лучше всего, если в 20:00 ребёнок уже окажется в кровати.

- Положите в кровать ребёнку какую-то вещь, которая ему нравится, и с которой он сможет спать всю ночь. Этим мы сможем добиться того, что ребёнок будет ассоциировать эту вещь со сном. Побудьте у кровати ребёнка до тех пор, пока он не успокоится.
- Прочитайте ребёнку сказку при тусклом или приглушённом свете: подготовьте его ко сну, говорите тихо и спокойно, чтобы ребёнок расслабился. Всегда избегайте чрезмерной активности. Когда ребёнок успокоится, покиньте комнату.
- Убедитесь, что в комнате темно и тихо: для борьбы с детской бессонницей очень важно, чтобы свет был выключен. На режим дня влияет окружающая среда. В темноте наш мозг выделяет вещества, способствующие сну, в то время, как яркий свет содействует активности и препятствует сну.
- Если ребёнок начинает плакать, не возвращайтесь сразу же: подождите несколько минут прежде, чем зайти в комнату, и затем покиньте её сразу же, как ребёнок успокоится.
 Это может повторяться несколько раз за ночь, но необходимо сохранять терпение и не поднимать ребёнка с постели, а также подождать несколько минут прежде, чем подойти к ребёнку.
Это может повторяться несколько раз за ночь, но необходимо сохранять терпение и не поднимать ребёнка с постели, а также подождать несколько минут прежде, чем подойти к ребёнку. - Старайтесь не раздражаться и не демонстрировать разочарование: для этого также нужно терпение, однако крайне важно, чтобы ребёнок научился засыпать самостоятельно. Если он встанет с постели, то, не ругаясь, уложите его снова.
Причины бессонницы у детей
Что же является возможной причиной проблем со сном у ребёнка? В некоторых случаях детская бессонница может быть спровоцирована какой-либо болезнью, поэтому важно обратиться к педиатру или к специалисту для постановки правильного диагноза. Самые распространённые поведенческие и психологические причины проблем детской бессонницы:
- Вредные привычки сна: засыпание и способность непрерывного сна связаны с биологическими характеристиками и с усвоенным поведением каждого ребёнка.
 Другими словами, организм должен быть готов ко сну, и для этого необходим распорядок в момент приготовления ко сну. Иногда проблемы детской бессонницы появляются посреди ночи, поэтому очень важно, чтобы ребёнок освоил ряд техник, которые помогут ему успокоиться и самостоятельно уснуть заново.
Другими словами, организм должен быть готов ко сну, и для этого необходим распорядок в момент приготовления ко сну. Иногда проблемы детской бессонницы появляются посреди ночи, поэтому очень важно, чтобы ребёнок освоил ряд техник, которые помогут ему успокоиться и самостоятельно уснуть заново. - Детская бессонница по причине стресса или нервозности: для развития ребёнка необходим постоянный распорядок дня. Ребёнок может чувствовать себя в опасности из-за семейных проблем, боязни разлуки с кем-либо или же по причине детских страхов. Этот вид бессонницы обычно появляется внезапно и может быть временным, вызванным личными, семейными или социальными факторами. В этих случаях дети нервозны, отказываются спать и их поведение меняется. Бессонница также может быть спровоцированна эмоциями в течение всего дня, так как спать означает перестать делать что-то, от чего ребёнок получал удовольствие. Ночные кошмары тоже могут нарушить сон, в этом случае следует помочь ребёнку и поговорить с ним о его страхах.
 Обычно в этих случаях лечение направлено на решение проблемы, вызывающей нервозность, либо на обучение ребёнка справляться с этим состоянием.
Обычно в этих случаях лечение направлено на решение проблемы, вызывающей нервозность, либо на обучение ребёнка справляться с этим состоянием.
Кроме этих проблем в поведении, также существуют другие проблемы, из-за которых дети не могут уснуть. Периодически прерывать сон могут аллергии, а отит, колики и другие боли могут его прервать полностью. Остановка дыхания во сне или энурез (недержание мочи) тоже могут быть причинами детской бессонницы. Поэтому так важно обратиться к врачу для постановки точного диагноза.
Последствия детской бессонницы
Каковы последствия детской бессонницы? Если бессонница начинается в раннем возрасте, то последствия для физического и умственного здоровья со временем становятся только хуже. Кроме того, больше вероятности того, что человек, у которого была бессонница в детстве, будет страдать ею во взрослом возрасте.
С другой стороны, ребёнок будет чувствовать себя постоянно уставшим, что повлияет на успеваемость в школе. Кроме того, он будет очень раздражительным с постоянными изменениями в настроении, что может спровоцировать депрессии в подростковом или уже во взослом возрасте.
Кроме того, он будет очень раздражительным с постоянными изменениями в настроении, что может спровоцировать депрессии в подростковом или уже во взослом возрасте.
Длительная бессонница влечёт за собой как физические, так и психологические последствия для ребёнка, поэтому так важно заняться ею как можно быстрее и проконсультироваться со специалистом для получения надлежащей помощи и лечения.
Ночной страх и детская бессонница
Многие дети страдают ночными страхами. В течение этих эпизодов они резко вскакивают с кровати, начинают плакать и кричать, паникуя и нервничая. При кошмарах же происходит обратное, так как в этом случае спящие не просыпаются так быстро, несмотря на то, что их пытаются разбудить и вывести из транса. Если в конце концов они просыпаются, то находятся в потерянном состоянии и дезориентированы, не помня что произошло.
Если ребёнок страдает ночными страхами, это не означает, что у него умственные или психологические проблемы. Это может быть связано с усталостью или эмоциональным напряжением, а также с недавними ситуациями, травмировавшими ребёнка, например, потеря члена семьи или близкого. Кроме того, могут влиять генетические и наследственные факторы.
Это может быть связано с усталостью или эмоциональным напряжением, а также с недавними ситуациями, травмировавшими ребёнка, например, потеря члена семьи или близкого. Кроме того, могут влиять генетические и наследственные факторы.
При ночных страхах необходимо наблюдать за ребёнком. Важно обращать внимание на то, как ведёт себя ребёнок, проснувшись. Если вы заметите какие-либо проблемы, постарайтесь справиться с ними самостоятельно или обратиться к специалисту.
Существуют различные техники, например, релаксации, которые могут помочь ребёноку справиться с тревожными снами.
Бессонница у гиперактивных детей
Между проблемами со сном у детей и СДВГ существует двусторонняя связь. Психопатология СДВГ и регуляция цикла сна-бодрствования связаны с одними и теми же нейробиологическими механизмами: структурным дефицитом в префронтальной части мозга, которая является специфической областью мозга, контролирующей внимание и регулирующей сон.
Нарушения сна очень распространены у гиперактивных детей. У детей с СДВГ очень часто сон протекает нестабильно, у них имеются проблемы с засыпанием, они просыпаются ночью и часто шевелят ногами, либо производят резкие движения во время сна. Это мешает мозгу малыша правильно восстанавливаться.
Бессонница вызывает у детей не усталость и сонливость, а трудности с фокусированием внимания, проблемы с концентрацией, обучением, контролем импульсов, регулированием эмоций, усвоением языка, рабочей памятью и исполнительными функциями. Поэтому без соответствующей терапии бессонница способствует развитию СДВГ и наоборот.
- Haimov, I., Shatil, E. Cognitive training improves sleep quality and cognitive function among older adults with insomnia. PLoS One. 2013 Apr. 8(4).
- Haimov, I., Hanukkah, E., Horowitz, Y. Chronic insomnia and cognitive functioning among older adults. Behavioral Sleep Medicine. 2008 Jan. 6(1):32-54.
- Oshi, K., Okauchi, H., Yamamoto, S.
 , Higo-Yamatmoto, S. Dietary natural cocoa ameliorates disrupted circadian rhythms in locomotor activity and sleep-wake cycles in mice with chronic sleep disorders caused by psychophysiological stress. Nutrition. 2020 Feb (4):75-76.
, Higo-Yamatmoto, S. Dietary natural cocoa ameliorates disrupted circadian rhythms in locomotor activity and sleep-wake cycles in mice with chronic sleep disorders caused by psychophysiological stress. Nutrition. 2020 Feb (4):75-76. - Wu, Y., Zhuang, Y., Qi, J. Explore structural and functional brain changes in insomnia disorder: A PRISMA-compliant whole brain ALE meta-analysis for multimodal MRI. Medicine (Baltimore). 2020 Apr 99(14).
- Dar, N.J., Muzamil, A. Neurodegenerative diseases and Withania somnifera (L.): An update. J Ethnopharmacol. 2020 Mar. In press.
- Zhang, Z.L., Gao, Y.G., Zang, P., Gu, P.P., Zhao, Y., He, Z.M., Zhu, H.Y. Research progress on mechanism of gastrodin and p-hydroxybenzyl alcohol on central nervous system. Zhongguo Zhong yao Za Zhi. 2020 Jan 45(2):312-220.
- Morin, C.M., Benca, R. Chronic insomnia. The Lancet. 2012 Mar. 379(9821):24-30.
- Stoller, M. K. Economic effects of insomnia. Clinical Therapeutics: The International Peer-Reviewed Journal of Drug Therapy.
 1994. 16(5), 873–897.
1994. 16(5), 873–897. - Roth, T. Insomnia: Definition, prevalence, etiology, and consequences. J Clin Sleep Med. 2007 Aug. 3(5):7-10.
- Kupfer, D. J., Reynolds, C.F. Management of Insomnia. The New England Journal of Medicine. 1997 Jan, 336:341-346.
- Taylor, D.J., Lichtenstein, K.L., Durrence, H.H., Reidel, B.W., Bush, A.J. Epidemiology of insomnia, depression, and anxiety. Sleep. 2005 Nov, 28(1):1457-1464.
- Bonnet, M.H. Hyperarousal and insomnia. Sleep Medicine Reviews. 1997 Dec, 1(2):97-108.
- Harvey, A.G. A cognitive model of insomnia. Behaviour research and therapy. 2002 Aug, 40(8):869-893.
- Morin, C.M., Hauri, P.J., Espie, C.A., Spielman, A.J., Buysse, D.J., Bootzin, R.R. Nonpharmacologic treatment of chronic insomnia. Sleep. 1999 Dec, 22(8):1134-1156.
- Bruni, O., Melegari, M.G., Esposito, A., Sette, S., Angriman, M., Apicella, M., Caravale, B., Ferri, R. Executive functions in preschool children with chronic insomnia.
 J Clin Sleep Med. 2020 Feb, 1682):231-241.
J Clin Sleep Med. 2020 Feb, 1682):231-241. - Yu, J.S., Kuhn, E., Miller, K.E., Taylor, K. Smartphone apps for insomnia: examining existing apps’ usability and adherence to evidence-based principles for insomnia management. Transl Behav Med. 2019 Jan, 9(1):110-119.
- Cellini, N. Memory consolidation in sleep disorders. Sleep Med Rev. 2017 Oct, 35:101-112.
- Fortier-Brochu, É., Beaulieu-Bonneau, S., Ivers, H., Morin, C.M. Insomnia and daytime cognitive performance: a meta-analysis. Sleep Medicine Reviews. 2012 Feb, 16(1):82-94.
- Owens, J.A., Morre, M. Insomnia in infants and young children. Pediatr Ann. 2017 Sep, 46(9):321-326.
- Meltzer, L.J. Clinical management of behavioral insomnia of childhood: treatment of bedtime problems and nights wakings in young children. Behav Sleep Med. 2010, 8(3):172-189.
- Owens, J.A., Mindell, J.A. Pediatric insomnia. Pediatr Clin North Am. 2011 Jun, 58(3):555-569.
- Pin, G.
 , Soto, V., Jurado, M.J., Fernandez, C., Hidalgo, I., Lluch, A., Rodríguez, P.J., Madrid, J.A. Insomnia in children and adolescents. A consensus document. An Pediatr (Barc). 2017 Mar, 86(3):165.e1-165.e11.
, Soto, V., Jurado, M.J., Fernandez, C., Hidalgo, I., Lluch, A., Rodríguez, P.J., Madrid, J.A. Insomnia in children and adolescents. A consensus document. An Pediatr (Barc). 2017 Mar, 86(3):165.e1-165.e11. - Bruni, O., Angriman, M., Calisti, F., Comandini, A., Esposito, G., Cortese, S., Ferri, R. Practitioner Review: Treatment of chronic insomnia in children and adolescents with neurodevelopmental disabilities. J Child Psychol Psychiatry. 2018 May, 59(5):489-508.
- Mughal, R., Joyce, A., Hill, C., Dimitriou, D. Sleep disturbance as a predictor of anxiety in children with Fetal Alcohol Spectrum Disorders and typically developing children. Res Dev Disabil. 2020 Mar, 101. In press.
- Weiss, M.D., Wasdell, M.B., Bomben, M.M., Rea, K.J., Freeman, R.D. Sleep hygiene and melatonin treatment for children and adolescents with ADHD and initial insomnia. Journal of the American Academy of Child & Adolescent Psychiatry. 2006 May, 45(5), 512-519.
- Smits, M.
 G., Nagtegaal, E.E., van der Heijden, J., Coenen, A.M.L., Kerkho, G.A. Melatonin for chronic sleep onset insomnia in children: A randomized placebo-controlled trial. Journal of Child Neurology. 2001 Feb, 16(2):86-92.
G., Nagtegaal, E.E., van der Heijden, J., Coenen, A.M.L., Kerkho, G.A. Melatonin for chronic sleep onset insomnia in children: A randomized placebo-controlled trial. Journal of Child Neurology. 2001 Feb, 16(2):86-92.
Бессонница – причины, методы лечения. Где лечат бессонницу в Москве? К какому врачу обращаться с жалобой на бессонницу – инсомнию.
Бессонница – это нарушение сна, одно из самых часто встречающихся. Медицинский термин, обозначающий бессонницу – инсомния.
Человеку необходимо спать 7-8 часов в сутки. При этом нормальный биологический ритм предполагает, что мы спим ночью (в темное время суток), а днем бодрствуем. Жизнь устроена так, что днём бодрствовать нам всё равно приходится (работа, дела и т.п.). И если нам не удаётся выспаться ночью, наша работоспособность снижается. В первую очередь страдают интеллектуальные способности. Могут возникнуть проблемы с концентрацией внимания, а это делает человека уязвимым для несчастных случаев и травм. Особенно опасна хроническая бессонница. В этом случае человек становится раздражительным и нервозным, наблюдается общее ухудшение самочувствия, снижается иммунитет, ухудшается память.
Особенно опасна хроническая бессонница. В этом случае человек становится раздражительным и нервозным, наблюдается общее ухудшение самочувствия, снижается иммунитет, ухудшается память.
Обычно под бессонницей понимают отсутствие сна в тот период ночи, который человек отводит себе для сна. Намерение уснуть есть, а сон обманывает и не приходит. С медицинской точки зрения понятие бессонницы шире – это не просто недостаточная продолжительность , но и ненадлежащее качество сна. Если человек спит, но часто просыпается в течение ночи и в итоге не высыпается – это тоже бессонница. Другая разновидность бессонницы – трудное засыпание. В норме человек засыпает в интервале от 3-х до15-ти минут. При бессоннице процесс засыпания может растягиваться до 2-х часов и больше. Слишком раннее пробуждение также рассматривается как вариант бессонницы: человек просыпается до нужного времени и больше не может заснуть. К проявлениям бессонницы относят и постсомнические нарушения: если человек после ночи, проведенной в постели, ощущает себя не выспавшимся, чувствует усталость, слабость, вялость, – это тоже свидетельствует о том, что сон его нарушен.
К проявлениям бессонницы относят и постсомнические нарушения: если человек после ночи, проведенной в постели, ощущает себя не выспавшимся, чувствует усталость, слабость, вялость, – это тоже свидетельствует о том, что сон его нарушен.
Профилактика инсомнии: как избежать бессонницы
Соблюдая эти правила гигиены сна, Вы ускорите процесс засыпания и обеспечите более высокое качества сна:
- обеспечьте затемнение и звукоизоляцию спальни. При плохой звукоизоляции используйте ушные затычки или генератор «белого шума». Опущенные шторы защитят Вас от раннего солнечного света и световых вспышек на улице. При пробуждении, наоборот, необходимо поднять шторы или включить свет – это придаст Вашему организму бодрости;
- оптимизируйте температурный режим. Наилучшая температура воздуха для сна 15,5-18,3°C. Воздух должен быть свежим, поэтому старайтесь оставлять форточку открытой.
 Зимой подходит режим щелевого проветривания;
Зимой подходит режим щелевого проветривания; - кровать должна быть удобной, матрас – достаточно плотным, одеяло – не слишком жарким;
- не пейте алкоголь вечером. Он испортит Ваш сон;
- не пейте во второй половине дня кофе. Кофеин выводится из организма в течение 12-ти и более часов;
- не наедайтесь на ночь;
- организуйте свой отход ко сну так, чтобы принимать ванну за 1-2 часа до того, как Вы будете ложиться. Вечерняя ванна способствует расслаблению мышц, и поэтому полезна для сна; но сама процедура является стимулирующей, и если отправиться в постель сразу же из ванны, может быть сложно заснуть;
- не курите в постели;
- ведите активный образ жизни; делайте зарядку; гуляйте на свежем воздухе. Наибольшая активность должна приходиться на первую половину дня. Вечером, перед сном полезно пройтись, чтобы чувствовалась умеренная физическая усталость;
- не спите днём, особенно после 4-х часов дня;
- учитесь расслабляться.
 Найдите свой способ сбрасывать эмоциональное напряжение. Не рекомендуется «считать овец»: счет требует концентрации, а концентрация мешает сну;
Найдите свой способ сбрасывать эмоциональное напряжение. Не рекомендуется «считать овец»: счет требует концентрации, а концентрация мешает сну; - следите за своим здоровьем. Боль, вызванная хроническим заболеванием, как правило, напоминает о себе именно в ночное время, днём отступая на задний план. Стоит заняться ею как можно скорее, помимо всего прочего это вернёт Вам и качество сна.
Причины бессонницы
Причин бессонницы достаточно много. Важно определить, к какой группе принадлежит причина, вызвавшая бессонницу именно в Вашем случае.
Причины бессонницы, связанные с бытовыми факторами и образом жизни
Бессонница может быть обусловлена житейскими обстоятельствами, например, такими как:
- нарушения правил гигиены сна. Под гигиеной сна
понимается совокупность условий, способствующих здоровому сну. Проблемы со сном могут быть следствием шума, света (особенно резкого перехода от темноты к свету).
 Сну мешает неудобная кровать, неправильная одежда, слишком жаркое (или наоборот – холодное) одеяло, духота или, опять-таки, слишком высокая или низкая температура в помещении, где человек пытается уснуть;
Сну мешает неудобная кровать, неправильная одежда, слишком жаркое (или наоборот – холодное) одеяло, духота или, опять-таки, слишком высокая или низкая температура в помещении, где человек пытается уснуть; - сбой биологических ритмов. Если Вы только что прилетели из другого часового пояса, Ваш организм может не успеть перестроиться на местное время. Это Вам может помешать заснуть. Вы также можете проснуться в неурочный час и потерять сон. Дезориентировать свой организм можно и не покидая своего города. Этому способствует сменный (и особенно «скользящий») график работы, когда время от времени приходится работать в ночное время;
- поздний приём пищи. Вам надо спать, а Ваша пищеварительная система работает с полной нагрузкой;
- употребление кофе или других тонизирующих средств. Даже если кофе не мешает Вам заснуть, велика вероятность, что Вы проснётесь ночью. Никотин также является стимулятором; поэтому курильщику обычно требуется большее время для того, чтобы заснуть;
- употребление алкоголя.
 В состоянии алкогольного опьянения человек быстро засыпает, однако сон при этом получается «рваным» и выспаться не удаётся;
В состоянии алкогольного опьянения человек быстро засыпает, однако сон при этом получается «рваным» и выспаться не удаётся; - отсутствие активности в течение дня. Стоит провести день в постели (при этом не обязательно спать, просто, например, посвятить свой выходной лени), и проблемы со сном становятся весьма вероятны. Если же Ваш образ жизни таков, что Вы предпочитаете покой и отдых, то, скорее всего, рано или поздно начнутся регулярные проблемы со сном, и Вы парадоксальным образом не будете чувствовать себя отдохнувшим.
Многие из перечисленных факторов носят случайный характер. Достаточно устранить причину (правильным образом организовать свой отход ко сну), и бессонница не повторится.
Психогенные причины бессонницы
В большинстве случаев, когда есть жалобы на бессонницу, бессонница имеет психогенное происхождение. Бессонницу порождают стрессы, эмоциональное возбуждение, тревожные состояния, неврозы, депрессии.
Типичными ситуациями, при которых нарушается сон, являются:
- эмоциональное переживание прожитого проблемного дня.
 Человек, ложащийся спать, освобождает себя от занятий, которые отвлекали его от обдумывания того, что его беспокоит. И вот он ничем не занят. Образовавшуюся пустоту сразу же заполняют тревожные мысли. Это, конечно, невротическая ситуация. Но она встречается довольно часто, при этом у женщин чаще, чем у мужчин;
Человек, ложащийся спать, освобождает себя от занятий, которые отвлекали его от обдумывания того, что его беспокоит. И вот он ничем не занят. Образовавшуюся пустоту сразу же заполняют тревожные мысли. Это, конечно, невротическая ситуация. Но она встречается довольно часто, при этом у женщин чаще, чем у мужчин; - страх перед невозможностью заснуть. Особенно, если ранее уже были проблемы со сном. Человек понимает, что ему надо как следует выспаться, но чем больше он себя убеждает заснуть, тем хуже это у него получается. Это – путь, которым единичные проблемы со сном (вызванные шумом, духотой, слишком жарким одеялом и т.п.) могут перейти в хроническую бессонницу. Корень проблемы и в этом случае – невротическое состояние;
- страшные сны, заставляющие человека просыпаться. Такие внезапные пробуждения могут сопровождаться вегетативными проявлениями (усиленным сердцебиением, потливостью). Предшествовать пробуждению могут непроизвольные движения рук или ног.
Психические заболевания также приводят к бессоннице. Так, раннее утреннее пробуждение – типичное проявление депрессии. При этом больной просыпается с предощущением чего-то плохого (депрессивной тревогой).
Так, раннее утреннее пробуждение – типичное проявление депрессии. При этом больной просыпается с предощущением чего-то плохого (депрессивной тревогой).
Нарушения дыхания
Довольно распространённым явлением является апноэ сна – повторяющиеся остановки дыхания во время сна. Подобные остановки мы можем заметить, наблюдая за сном храпящего человека. В какой-то момент храп прекращается, наступает тишина, после чего, человек обычно всхрапывает и меняет позу.
Когда человек спит, мышцы его расслабляются. Это касается и мышц горлового аппарата. Расслабленные ткани заднего отдела глотки блокируют дыхательные пути, перекрывая ток воздуха. Эпизод апноэ длится недолго (не более 10 секунд), но таких эпизодов за ночь может быть значительное количество – до 500 и более. В большинстве случаев человек даже не замечает, что его дыхание прерывается, и не просыпается. Иногда он может проснуться, но в любом случае качество сна теряется, сон становится прерывистым, и выспаться, восстановить за ночь силы не удаётся.
Соматические заболевания
Бессонница может быть вызвана соматическим заболеванием. В этом случае бессонница считается вторичной. Вторичная бессонница – это не самостоятельная проблема, а симптом какого-либо заболевания (соматического или психического).
Основная причина бессонницы при заболевании – это болевой синдром. Любая сильная боль будет мешать заснуть. Также препятствуют сну сильный кашель, тошнота и рвотные позывы, аритмия (нарушения сердечного ритма), кожный зуд.
Бессонница может наблюдаться при:
- грыже пищеводного отверстия диафрагмы. В этом случае боль возникает сразу после отхода ко сну. Провоцируется поздним приёмом пищи, пищей, вызывающей метеоризм;
- язве желудка. Боль при язве возникает после нескольких часов сна, ближе к утру;
- стенокардии. Не дают спать боли или тяжесть в области сердца, усиливающиеся в положении на спине. Боль может приводить к неоднократному пробуждению в течение ночи;
- сердечной недостаточности.
 Непосредственной причиной пробуждения может быть удушье. Подобный симптом характерен для людей, страдающих гипертонией, пороками сердца, ИБС;
Непосредственной причиной пробуждения может быть удушье. Подобный симптом характерен для людей, страдающих гипертонией, пороками сердца, ИБС; - нарушениях мочеиспускания. При многих заболеваниях может наблюдаться учащение мочеиспускание, в некоторых случаях – именно в ночное время (никтурия). Если человек вынужден многократно просыпаться и вставать в туалет, он вряд ли сможет как следует выспаться;
- тиреотоксикозе;
- лихорадочных состояниях.
Бессонница также является одним из типичных проявлений климактерического синдрома.
Методы диагностики бессонницы
С учётом разнообразия факторов, способных вызвать бессонницу, большое значение приобретает диагностика причин бессонницы.
Полисомнография
Полисомнография предполагает одновременную запись разнообразных физиологических параметров, оценивающих работу сердца, головного мозга, органов дыхания. С помощью полисомнографии выявляется синдром обструктивного апноэ сна, оценивается тяжесть нарушений сна. Одного сеанса полисомнографии, как правило, достаточно для оценки состояния и определения причин бессонницы.
С помощью полисомнографии выявляется синдром обструктивного апноэ сна, оценивается тяжесть нарушений сна. Одного сеанса полисомнографии, как правило, достаточно для оценки состояния и определения причин бессонницы.
Подробнее о методе диагностики
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения бессонницы
Лечение бессонницы не должно сводиться к употреблению снотворных препаратов. Снотворное может помочь заснуть, но оно не устраняет причину бессонницы. В некоторых случаях снотворное употреблять просто нельзя. Если причина бессонницы – проблемы с дыханием, человек должен иметь возможность проснуться, чтобы дыхание восстановилось. Также снотворное исключается во время беременности и кормления грудью.
Эффективное лечение бессонницы возможно только после выявления её причин. Диагностика и лечение бессонницы в Москве проводится в Реабилитационном центре «Семейного доктора».
Диагностика и лечение бессонницы в Москве проводится в Реабилитационном центре «Семейного доктора».
Если Вас беспокоит бессонница, лучше всего сначала обратиться к врачу общей практики (семейному врачу или терапевту). Если будет выявлено психогенное происхождение бессонницы, Вам потребуется консультация врача-невролога или психотерапевта.
В большинстве случаев лечение бессонницы требует комплексного подхода. Могут использоваться такие методы, как:
Снотворные препараты
Самостоятельно прибегать к использованию снотворных препаратов нежелательно. Снотворное должен назначать врач. Обычно курс приема снотворных препаратов составляет от 3-х дней до 2-х недель. При долговременном приёме эти препараты теряют эффективность и перестают помогать. Если Вы чувствуете, что препарат Вам плохо помогает, ни в коем случае не увеличивайте дозу, но и резко бросать его принимать также не стоит: иначе бессонница только усилится. Необходимо обратиться к врачу, который скорректирует курс приёма или заменит препарат.
Необходимо обратиться к врачу, который скорректирует курс приёма или заменит препарат.
Электросон
Метод состоит в следующем. С помощью слабых импульсных токов низкой частоты, направляемых через электроды, наложенные на веки, оказывается тормозящее воздействие на нервную систему. Пациент погружается в состояние, подобное сну. Процедура оказывает успокаивающее действие, положительно сказывается на качестве крови, улучшает мозговое кровообращение.
Рефлексотерапия
Поведенческая терапия
Поведенческая терапия включает в себя комплекс рекомендаций, изменяющих модель
отхода ко сну. Обычно выделяют контроль стимулов (в постель надо отправляться с
целью именно заснуть) и ограничение количества сна (не стоит валяться в
постели, если нет сна).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Похожие заболевания
Все заболеванияУченые придумали, как бороться с хронической бессонницей без таблеток
https://ria.ru/20190525/1554893932.html
Ученые придумали, как бороться с хронической бессонницей без таблеток
Ученые придумали, как бороться с хронической бессонницей без таблеток
Первое снотворное — веронал — появилось в 1864 году, когда немецкий химик Адольф Байер открыл барбитуровую кислоту и барбитураты. С 1903 года веронал уже… РИА Новости, 03.03.2020
2019-05-25T08:00
2019-05-25T08:00
2020-03-03T14:21
россия
михаил полуэктов
российская академия наук
первый мгму имени сеченова
москва
швейцария
наука
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn22. img.ria.ru/images/155489/40/1554894028_0:161:3071:1888_1920x0_80_0_0_771280e3e883f95a9590057ea16b2ed6.jpg
img.ria.ru/images/155489/40/1554894028_0:161:3071:1888_1920x0_80_0_0_771280e3e883f95a9590057ea16b2ed6.jpg
МОСКВА, 25 мая — РИА Новости, Альфия Еникеева. Первое снотворное — веронал — появилось в 1864 году, когда немецкий химик Адольф Байер открыл барбитуровую кислоту и барбитураты. С 1903 года веронал уже массово прописывали пациентам от бессонницы. Но у лекарства было сразу несколько серьезных недостатков, и от него пришлось отказаться. Полтора века спустя с нарушениями сна все еще борются посредством таблеток. Ученые обещают в ближайшее время переломить ситуацию.Три системы — одна бессонница»Вероятность засыпания зависит от взаимодействия трех систем в мозге. Одна система активирующая, другая тормозящая, третья — система внутренних часов. И лекарственные препараты, которые обладают снотворным действием, влияют на работу одной из этих систем, смещая равновесие между ними в сторону сна. Сегодня самый популярный подход к индукции сна — воздействие именно на тормозные системы мозга, усиление их активности. Речь прежде всего о препаратах — производных бензодиазепинов, наиболее известный из которых — феназепам», — объясняет доцент кафедры нервных болезней и нейрохирургии Первого МГМУ имени И. М. Сеченова, заведующий отделением медицины сна университетской клинической больницы № 3 кандидат медицинских наук Михаил Полуэктов.Эти препараты воздействуют на особые рецепторы головного мозга — бензодиазепиновые, в результате чего тормозится передача нервного возбуждения в мозге и человек довольно быстро засыпает. В то же время длительность сна увеличивается, а внезапных пробуждений среди ночи становится меньше.Но у этих лекарств есть два важных недостатка. Во-первых, они меняют нормальную структуру сна, подавляя его глубокую и быструю стадии. Иными словами, человек, принявший тот же феназепам, спит дольше, но не видит сновидений, а ночной отдых не приносит ему удовлетворения. Во-вторых, эти препараты могут вызывать зависимость, по типу схожую с наркотической.»Классические снотворные типа фенозепама имеют такой же механизм действия, как и алкоголь.
Речь прежде всего о препаратах — производных бензодиазепинов, наиболее известный из которых — феназепам», — объясняет доцент кафедры нервных болезней и нейрохирургии Первого МГМУ имени И. М. Сеченова, заведующий отделением медицины сна университетской клинической больницы № 3 кандидат медицинских наук Михаил Полуэктов.Эти препараты воздействуют на особые рецепторы головного мозга — бензодиазепиновые, в результате чего тормозится передача нервного возбуждения в мозге и человек довольно быстро засыпает. В то же время длительность сна увеличивается, а внезапных пробуждений среди ночи становится меньше.Но у этих лекарств есть два важных недостатка. Во-первых, они меняют нормальную структуру сна, подавляя его глубокую и быструю стадии. Иными словами, человек, принявший тот же феназепам, спит дольше, но не видит сновидений, а ночной отдых не приносит ему удовлетворения. Во-вторых, эти препараты могут вызывать зависимость, по типу схожую с наркотической.»Классические снотворные типа фенозепама имеют такой же механизм действия, как и алкоголь. При эпизодическом приеме ничего страшного не произойдет, но если пить их регулярно, как и в случае со спиртными напитками, конечно, ничего хорошего не выйдет. Поэтому любой снотворный препарат все-таки отпускается по рецепту, его невозможно приобрести просто так», — уточняет сомнолог.Ослабить и подавитьВторые по популярности снотворные препараты — блокаторы гистаминовых рецепторов. Они ослабляют гистаминергическую систему, которая позволяет мозгу находиться в состоянии бодрствования, и если подавить ее работу, то тормозящие системы получат преимущество и человек заснет. «Схожим действием обладали противоаллергические препараты первых поколений, например супрастин. От них очень хотелось спать, поскольку они действовали не только на рецепторы, связанные с аллергией, но и на рецепторы в головном мозге, которые относятся к активирующей системе. Эти лекарства ее блокировали, и, соответственно, равновесие смещалось в сторону тормозных систем, что способствовало засыпанию», — рассказывает Михаил Полуэктов.
При эпизодическом приеме ничего страшного не произойдет, но если пить их регулярно, как и в случае со спиртными напитками, конечно, ничего хорошего не выйдет. Поэтому любой снотворный препарат все-таки отпускается по рецепту, его невозможно приобрести просто так», — уточняет сомнолог.Ослабить и подавитьВторые по популярности снотворные препараты — блокаторы гистаминовых рецепторов. Они ослабляют гистаминергическую систему, которая позволяет мозгу находиться в состоянии бодрствования, и если подавить ее работу, то тормозящие системы получат преимущество и человек заснет. «Схожим действием обладали противоаллергические препараты первых поколений, например супрастин. От них очень хотелось спать, поскольку они действовали не только на рецепторы, связанные с аллергией, но и на рецепторы в головном мозге, которые относятся к активирующей системе. Эти лекарства ее блокировали, и, соответственно, равновесие смещалось в сторону тормозных систем, что способствовало засыпанию», — рассказывает Михаил Полуэктов. По словам врача, действие снотворных этого типа слабее, чем классических препаратов, и они не искажают нормальную структуру сна — в этом их преимущество. Кроме того, это единственные снотворные, разрешенные при беременности.Обман мозга»На борьбу между активирующими и тормозными системами оказывает влияние время суток. Ночью нам заснуть легче, чем днем, благодаря внутренним часам. Они помогают мозгу не засыпать, если идет световая стимуляция определенной области гипоталамуса. За счет этого мозг знает, что сейчас организму нужно быть максимально активным, и дает дополнительный импульс активирующим структурам. Как только темнеет, эта стимуляция прекращается, активирующие структуры теряют преимущество перед тормозными, и постепенно мозг погружается в сон. Поэтому можно индуцировать сон еще и путем обмана внутренних часов. Если им сообщить, что уже ночь, что уже начал вырабатываться гормон мелатонин, то внутренние часы перестанут стимулировать активирующие системы и, соответственно, те потеряют преимущество.
По словам врача, действие снотворных этого типа слабее, чем классических препаратов, и они не искажают нормальную структуру сна — в этом их преимущество. Кроме того, это единственные снотворные, разрешенные при беременности.Обман мозга»На борьбу между активирующими и тормозными системами оказывает влияние время суток. Ночью нам заснуть легче, чем днем, благодаря внутренним часам. Они помогают мозгу не засыпать, если идет световая стимуляция определенной области гипоталамуса. За счет этого мозг знает, что сейчас организму нужно быть максимально активным, и дает дополнительный импульс активирующим структурам. Как только темнеет, эта стимуляция прекращается, активирующие структуры теряют преимущество перед тормозными, и постепенно мозг погружается в сон. Поэтому можно индуцировать сон еще и путем обмана внутренних часов. Если им сообщить, что уже ночь, что уже начал вырабатываться гормон мелатонин, то внутренние часы перестанут стимулировать активирующие системы и, соответственно, те потеряют преимущество. Для этого используются препараты мелатонина — синтетические аналоги гормона, который вырабатывается у человека и у животных в ночное время», — объясняет специалист.Применение этих лекарств улучшает время засыпания, немного увеличивает продолжительность сна и практически не вызывает побочных эффектов. Но их действие намного слабее снотворных первых двух типов. Также есть данные о том, что прием синтетического мелатонина после 45 лет увеличивает продолжительность жизни. Хотя, по мнению Михаила Полуэктова, к ним надо относиться с осторожностью.»Опыты проводили на крысах. На других видах животных, а также на людях, это не было доказано», — подчеркивает ученый. Лучше без таблетокУченые продолжают искать новые средства борьбы с бессонницей, в том числе немедикаментозные. Например, сразу несколько научных коллективов работают над созданием специальных гаджетов для быстрого засыпания и крепкого продолжительного сна. Авторы одного из устройств — сотрудники Института высшей нервной деятельности и нейрофизиологии РАН.
Для этого используются препараты мелатонина — синтетические аналоги гормона, который вырабатывается у человека и у животных в ночное время», — объясняет специалист.Применение этих лекарств улучшает время засыпания, немного увеличивает продолжительность сна и практически не вызывает побочных эффектов. Но их действие намного слабее снотворных первых двух типов. Также есть данные о том, что прием синтетического мелатонина после 45 лет увеличивает продолжительность жизни. Хотя, по мнению Михаила Полуэктова, к ним надо относиться с осторожностью.»Опыты проводили на крысах. На других видах животных, а также на людях, это не было доказано», — подчеркивает ученый. Лучше без таблетокУченые продолжают искать новые средства борьбы с бессонницей, в том числе немедикаментозные. Например, сразу несколько научных коллективов работают над созданием специальных гаджетов для быстрого засыпания и крепкого продолжительного сна. Авторы одного из устройств — сотрудники Института высшей нервной деятельности и нейрофизиологии РАН. Это небольшой черный куб с гранью в десять сантиметров, внутри — три катушки, на которые подается импульсный ток определенной частоты. Возникает слабое электромагнитное поле, которое, воздействуя на мозг, естественным образом регулирует циркадные ритмы. Прибор уже показал свою эффективность на небольшой группе здоровых добровольцев. Сможет ли он вылечить страдающих хронической бессонницей, пока неясно.Ученые из Сеченовского университета вместе с коллегами из Швейцарии разрабатывают первую программу когнитивно-поведенческой терапии бессонницы на русском языке.»Чаще всего у человека закрепляется бессонница, потому что он начинает беспокоиться о своем сне, вести себя неправильно. Он фиксируется на своих проблемах и не может от них избавиться. Сейчас есть определенные методики когнитивно-поведенческой терапии, но тут требуется достаточно много времени, нужны грамотные специалисты, а в России, да и во всем мире, таких людей очень мало. Сейчас мы как раз работаем над методикой дистанционной когнитивно-поведенческой терапии, чтобы человек без визита к психотерапевту, из любого конца нашей страны, онлайн, мог проходить эти сеансы.
Это небольшой черный куб с гранью в десять сантиметров, внутри — три катушки, на которые подается импульсный ток определенной частоты. Возникает слабое электромагнитное поле, которое, воздействуя на мозг, естественным образом регулирует циркадные ритмы. Прибор уже показал свою эффективность на небольшой группе здоровых добровольцев. Сможет ли он вылечить страдающих хронической бессонницей, пока неясно.Ученые из Сеченовского университета вместе с коллегами из Швейцарии разрабатывают первую программу когнитивно-поведенческой терапии бессонницы на русском языке.»Чаще всего у человека закрепляется бессонница, потому что он начинает беспокоиться о своем сне, вести себя неправильно. Он фиксируется на своих проблемах и не может от них избавиться. Сейчас есть определенные методики когнитивно-поведенческой терапии, но тут требуется достаточно много времени, нужны грамотные специалисты, а в России, да и во всем мире, таких людей очень мало. Сейчас мы как раз работаем над методикой дистанционной когнитивно-поведенческой терапии, чтобы человек без визита к психотерапевту, из любого конца нашей страны, онлайн, мог проходить эти сеансы. По данным диссертационной работы, написанной у нас в университете, эффективность двухнедельного курса — 28 процентов. По оценкам зарубежных авторов, писавших о шестинедельном лечении, эффективность когнитивно-поведенческой терапии доходит до 60 процентов. Это сопоставимо с результативностью лечения традиционными снотворными. Но преимущество психологического метода в том, что его эффект не теряется после прекращения лечения. А вот после отказа от снотворного всегда возвращаются нарушения сна, поскольку главная причина этих нарушений не устраняется», — заключает Полуэктов.
По данным диссертационной работы, написанной у нас в университете, эффективность двухнедельного курса — 28 процентов. По оценкам зарубежных авторов, писавших о шестинедельном лечении, эффективность когнитивно-поведенческой терапии доходит до 60 процентов. Это сопоставимо с результативностью лечения традиционными снотворными. Но преимущество психологического метода в том, что его эффект не теряется после прекращения лечения. А вот после отказа от снотворного всегда возвращаются нарушения сна, поскольку главная причина этих нарушений не устраняется», — заключает Полуэктов.
https://ria.ru/20180309/1516056137.html
https://ria.ru/20160406/1403430209.html
https://ria.ru/20190315/1551805748.html
россия
москва
швейцария
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2019
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn22.img.ria.ru/images/155489/40/1554894028_171:0:2900:2047_1920x0_80_0_0_9482f01b201249a952c01af56cb3bf8c.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
россия, михаил полуэктов, российская академия наук, первый мгму имени сеченова, москва, швейцария
МОСКВА, 25 мая — РИА Новости, Альфия Еникеева. Первое снотворное — веронал — появилось в 1864 году, когда немецкий химик Адольф Байер открыл барбитуровую кислоту и барбитураты. С 1903 года веронал уже массово прописывали пациентам от бессонницы. Но у лекарства было сразу несколько серьезных недостатков, и от него пришлось отказаться. Полтора века спустя с нарушениями сна все еще борются посредством таблеток. Ученые обещают в ближайшее время переломить ситуацию.
С 1903 года веронал уже массово прописывали пациентам от бессонницы. Но у лекарства было сразу несколько серьезных недостатков, и от него пришлось отказаться. Полтора века спустя с нарушениями сна все еще борются посредством таблеток. Ученые обещают в ближайшее время переломить ситуацию.
Три системы — одна бессонница
«Вероятность засыпания зависит от взаимодействия трех систем в мозге. Одна система активирующая, другая тормозящая, третья — система внутренних часов. И лекарственные препараты, которые обладают снотворным действием, влияют на работу одной из этих систем, смещая равновесие между ними в сторону сна. Сегодня самый популярный подход к индукции сна — воздействие именно на тормозные системы мозга, усиление их активности. Речь прежде всего о препаратах — производных бензодиазепинов, наиболее известный из которых — феназепам», — объясняет доцент кафедры нервных болезней и нейрохирургии Первого МГМУ имени И. М. Сеченова, заведующий отделением медицины сна университетской клинической больницы № 3 кандидат медицинских наук Михаил Полуэктов.
Эти препараты воздействуют на особые рецепторы головного мозга — бензодиазепиновые, в результате чего тормозится передача нервного возбуждения в мозге и человек довольно быстро засыпает. В то же время длительность сна увеличивается, а внезапных пробуждений среди ночи становится меньше.
Но у этих лекарств есть два важных недостатка. Во-первых, они меняют нормальную структуру сна, подавляя его глубокую и быструю стадии. Иными словами, человек, принявший тот же феназепам, спит дольше, но не видит сновидений, а ночной отдых не приносит ему удовлетворения. Во-вторых, эти препараты могут вызывать зависимость, по типу схожую с наркотической.
«Классические снотворные типа фенозепама имеют такой же механизм действия, как и алкоголь. При эпизодическом приеме ничего страшного не произойдет, но если пить их регулярно, как и в случае со спиртными напитками, конечно, ничего хорошего не выйдет. Поэтому любой снотворный препарат все-таки отпускается по рецепту, его невозможно приобрести просто так», — уточняет сомнолог.
Ослабить и подавить
Вторые по популярности снотворные препараты — блокаторы гистаминовых рецепторов. Они ослабляют гистаминергическую систему, которая позволяет мозгу находиться в состоянии бодрствования, и если подавить ее работу, то тормозящие системы получат преимущество и человек заснет.
«Схожим действием обладали противоаллергические препараты первых поколений, например супрастин. От них очень хотелось спать, поскольку они действовали не только на рецепторы, связанные с аллергией, но и на рецепторы в головном мозге, которые относятся к активирующей системе. Эти лекарства ее блокировали, и, соответственно, равновесие смещалось в сторону тормозных систем, что способствовало засыпанию», — рассказывает Михаил Полуэктов.
По словам врача, действие снотворных этого типа слабее, чем классических препаратов, и они не искажают нормальную структуру сна — в этом их преимущество. Кроме того, это единственные снотворные, разрешенные при беременности.
Обман мозга
«На борьбу между активирующими и тормозными системами оказывает влияние время суток. Ночью нам заснуть легче, чем днем, благодаря внутренним часам. Они помогают мозгу не засыпать, если идет световая стимуляция определенной области гипоталамуса. За счет этого мозг знает, что сейчас организму нужно быть максимально активным, и дает дополнительный импульс активирующим структурам. Как только темнеет, эта стимуляция прекращается, активирующие структуры теряют преимущество перед тормозными, и постепенно мозг погружается в сон. Поэтому можно индуцировать сон еще и путем обмана внутренних часов. Если им сообщить, что уже ночь, что уже начал вырабатываться гормон мелатонин, то внутренние часы перестанут стимулировать активирующие системы и, соответственно, те потеряют преимущество. Для этого используются препараты мелатонина — синтетические аналоги гормона, который вырабатывается у человека и у животных в ночное время», — объясняет специалист.
Для этого используются препараты мелатонина — синтетические аналоги гормона, который вырабатывается у человека и у животных в ночное время», — объясняет специалист.
Применение этих лекарств улучшает время засыпания, немного увеличивает продолжительность сна и практически не вызывает побочных эффектов. Но их действие намного слабее снотворных первых двух типов. Также есть данные о том, что прием синтетического мелатонина после 45 лет увеличивает продолжительность жизни. Хотя, по мнению Михаила Полуэктова, к ним надо относиться с осторожностью.
«Опыты проводили на крысах. На других видах животных, а также на людях, это не было доказано», — подчеркивает ученый.
Лучше без таблеток
Ученые продолжают искать новые средства борьбы с бессонницей, в том числе немедикаментозные. Например, сразу несколько научных коллективов работают над созданием специальных гаджетов для быстрого засыпания и крепкого продолжительного сна. Авторы одного из устройств — сотрудники Института высшей нервной деятельности и нейрофизиологии РАН. Это небольшой черный куб с гранью в десять сантиметров, внутри — три катушки, на которые подается импульсный ток определенной частоты. Возникает слабое электромагнитное поле, которое, воздействуя на мозг, естественным образом регулирует циркадные ритмы.
Это небольшой черный куб с гранью в десять сантиметров, внутри — три катушки, на которые подается импульсный ток определенной частоты. Возникает слабое электромагнитное поле, которое, воздействуя на мозг, естественным образом регулирует циркадные ритмы.
Прибор уже показал свою эффективность на небольшой группе здоровых добровольцев. Сможет ли он вылечить страдающих хронической бессонницей, пока неясно.
Ученые из Сеченовского университета вместе с коллегами из Швейцарии разрабатывают первую программу когнитивно-поведенческой терапии бессонницы на русском языке.
«Чаще всего у человека закрепляется бессонница, потому что он начинает беспокоиться о своем сне, вести себя неправильно. Он фиксируется на своих проблемах и не может от них избавиться. Сейчас есть определенные методики когнитивно-поведенческой терапии, но тут требуется достаточно много времени, нужны грамотные специалисты, а в России, да и во всем мире, таких людей очень мало. Сейчас мы как раз работаем над методикой дистанционной когнитивно-поведенческой терапии, чтобы человек без визита к психотерапевту, из любого конца нашей страны, онлайн, мог проходить эти сеансы. По данным диссертационной работы, написанной у нас в университете, эффективность двухнедельного курса — 28 процентов. По оценкам зарубежных авторов, писавших о шестинедельном лечении, эффективность когнитивно-поведенческой терапии доходит до 60 процентов. Это сопоставимо с результативностью лечения традиционными снотворными. Но преимущество психологического метода в том, что его эффект не теряется после прекращения лечения. А вот после отказа от снотворного всегда возвращаются нарушения сна, поскольку главная причина этих нарушений не устраняется», — заключает Полуэктов.
По данным диссертационной работы, написанной у нас в университете, эффективность двухнедельного курса — 28 процентов. По оценкам зарубежных авторов, писавших о шестинедельном лечении, эффективность когнитивно-поведенческой терапии доходит до 60 процентов. Это сопоставимо с результативностью лечения традиционными снотворными. Но преимущество психологического метода в том, что его эффект не теряется после прекращения лечения. А вот после отказа от снотворного всегда возвращаются нарушения сна, поскольку главная причина этих нарушений не устраняется», — заключает Полуэктов.
Что делать, если не дают уснуть разные мысли?
Время приближается к ночи. Фильм ещё не досмотрен до конца, а глаза уже закрываются. Тогда приходит в голову мысль – досмотреть фильм завтра, а сейчас ложиться спать. Или наоборот нужно выполнять работу, но мысли путаются, трудно что-то придумать, и, кажется, организм хочет отдохнуть и нужно идти спать.
Но тут начинается самое интересное.… Почему-то уснуть не получается. Мысли бегают по кругу, как цирковые лошади. Но, в отличие от них, не развлекают, а только утомляют. И эти вечные: «Почему он не со мной? Как сдать сессию? Куда поехать летом? Что завтра делать вечером?». И, многое другое. Пора остановить «цирковых лошадей»!
Для начала перед сном следует выпить чашку травяного чая. Очень хорошо успокаивает мятный чай.
А теперь можно ложиться спать, но перед сном, рекомендуется выполнить расслабляющие упражнения, например такие.
1. Фигуры.
Раньше было принято считать овечек. Это вчерашний день. Для расслабления, лучше воспринимаются геометрические фигуры. Можно, закрыв глаза, представить шар, переливающийся различными цветами, и, идущие от него волны. Нужно просто наблюдать за воображаемой картинкой, не анализируя происходящее.
2. Далеко – близко.
Нужно представить любой воображаемый объект (можно тот же шар), и, двигать его мысленно, то приближая, то отдаляя.
3. Расслабляющее дыхание.
Нужно через нос сделать вдох за четыре секунды, а потом на семь секунд задержать дыхание, затем сделать выдох через рот за восемь секунд. Вследствие этой техники, адреналин будет снижен, а пульс замедлен. К тому же, сконцентрировавшись на дыхании, не будет лишних мыслей, мешающих уснуть.
4. Фильм сегодняшнего дня.
Нужно мысленно перемотать в воспоминаниях события прошедшего дня, не «вживаясь» в них, а со стороны, как в кинотеатре. Желательно без эмоций, будто это документальная хроника.
5. Сериал из снов.
Было когда-нибудь такое, что интересный сон не был досмотрен, потому что кто-нибудь разбудил? А что если посмотреть продолжение? Нужно сосредоточиться на сюжете яркого и приятного сна и думать о нём. Если даже и не приснится продолжение, то заснуть точно будет легче.
6. Быстрое моргание.
Когда люди моргают, то быстро закрывают глаза. А для засыпания стоит попробовать наоборот – быстро открывать глаза. Нужно закрытые глаза резко открыть и тут же закрыть. Повторить через десять секунд.
Повторить через десять секунд.
Не стоит переживать из-за событий завтрашнего дня. Главное полноценно отдохнуть. А то, что будет завтра, то будет завтра. Недаром говорят, что утро вечера мудреней. Играть в лучшее онлайн казино на деньги с быстрым выводом выигрыша на карту сбербанка или ВТБ.
Как выспаться с грудным ребенком
наладить общий режим
Что делает большинство женщин, когда их ребенок заснет? Кто-то бросается готовить, кто-то начинает спешно убирать квартиру, гладить, стирать – дел в семье всегда полно. А зря. Сделать домашние дела можно и когда малыш бодрствует, а вот поспать он вам точно не даст. Поэтому если сын или дочка заснули – бросайте все и ложитесь спать вместе с ребенком. Нет идеального порядка или не приготовлен обед? Вы сможете все это сделать позже, когда отдохнете, и, кстати, времени и сил потратите, скорее всего, гораздо меньше. Поэтому первое правило режима мамы: спите тогда, когда спит ребенок. Чтобы нормально себя чувствовать, женщина (особенно кормящая мама) должна спать и ночью, и днем. Так что налаживайте общий режим дня: можно подстраиваться под сон ребенка, а можно, наоборот, подогнать сон ребенка под свой распорядок (правда, сделать это будет сложнее).
Чтобы нормально себя чувствовать, женщина (особенно кормящая мама) должна спать и ночью, и днем. Так что налаживайте общий режим дня: можно подстраиваться под сон ребенка, а можно, наоборот, подогнать сон ребенка под свой распорядок (правда, сделать это будет сложнее).
принимать помощь
Как можно чаще привлекайте добровольных помощников к тому, чтобы посидеть с ребенком, погулять с ним или просто покормить. И здесь неоценима будет помощь мужа, бабушек и дедушек. Не доверяете младенца свекрови? Считаете, что папа не сможет развлечь малыша пару часов? Беспокоитесь, что дедушка заблудится с ребенком, гуляя с коляской вокруг дома? Напрасно. Ваши близкие – взрослые люди, они желают и вам, и малышу только добра и вряд ли как-то навредят ему. Максимум – криво застегнут памперс, наденут на кроху лишнюю кофточку или дадут ему не ту соску.
Если есть возможность, договоритесь с родными, чтобы они хотя бы два-три раза в неделю сидели с ребенком, давая вам пару часов на сон и отдых. Кстати, для этого можно пригласить и няню. И опять-таки – никаких домашних дел в это время, только – спать!
Кстати, для этого можно пригласить и няню. И опять-таки – никаких домашних дел в это время, только – спать!
спать вместе с ребенком
У совместного сна много плюсов: маме не нужно вставать, просыпаться, подходить к кроватке, доставать из нее ребенка. Она может кормить малыша и при этом почти не просыпаться: ведь кроха сам найдет грудь. Да и многие дети спят только вместе со своими родителями – некоторым младенцам для того, чтобы заснуть, нужно чувствовать знакомый запах и тепло родного человека. У этого способа есть как свои сторонники, так и противники, но в любом случае, если вы выбрали совместный сон, надо обеспечить безопасность ребенка. Нельзя класть ребенка скраю кровати – он может повернуться и упасть на пол; нельзя укладывать его рядом с родительской подушкой – малыш может неудачно повернуться и его дыхание нарушится.
А лучше всего не укладывать кроху в одну кровать со взрослыми, а просто придвинуть детскую кроватку к родительской, предварительно сняв с нее боковой бортик (сегодня есть даже специальные придвижные кроватки для совместного сна). Так и ребенок будет чувствовать близость мамы и папы, и родители будут спать спокойно, не волнуясь за его безопасность.
Так и ребенок будет чувствовать близость мамы и папы, и родители будут спать спокойно, не волнуясь за его безопасность.
«запастись» сном
Ученые установили, что недосып или бессонница полностью компенсируются предшествующим ему (или последующим после него) полноценным высыпанием. И если это так, то сном можно «запастись». Пару раз в неделю (ну или один уж точно) нужно устраивать себе день, когда сон будет длиться 8–9 часов в сутки. Здесь опять на помощь придут близкие или няня. Можно выделить один раз в неделю, когда вы спите всю ночь, а к малышу встает ночью папа. Правда, это удобно, когда ребенок находится на искусственном вскармливании или хотя бы согласен пить ночью из бутылки сцеженное мамино молоко. Если это невозможно, то надо договориться с мужем, что, например, в выходной он берет ребенка и занимается с ним пару-тройку утренних часов, а вы – досыпаете недостающее время. Или пусть утром придет бабушка (няня), которая тоже даст вам наверстать ночной сон.
на ночь ложиться вместе
Обычно, уложив своего малыша на ночной сон, мама или кидается завершать дневные дела, или пытается выкроить время для себя (посидеть в Интернете, почитать книгу, посмотреть телевизор, сделать маникюр). А ведь именно первые три-четыре часа ночного сна дети спят лучше всего. Возьмите это на заметку и ложитесь спать ночью в одно время с ребенком. Иначе вы еще не успели заснуть (или заснули только что), как малыш проснулся для ночного кормления или просто так. В результате у вас получится мало того что укороченный ночной сон, так наверняка ночью младенец проснется еще пару раз и прервет его.
укладывать ребенка пораньше
Как правило, взрослый человек, если ляжет спать пораньше, раньше и проснется. А вот у детей такой закономерности нет. Поэтому не бойтесь, что сегодня, заснув до 9 вечера, завтра малыш разбудит вас ни свет ни заря. Наоборот, чем позже ребенок засыпает, тем хуже и беспокойнее он спит. И как раз раннее укладывание дает более полноценный и продолжительный ночной сон. А это и нужно уставшей за день маме! Но для того чтобы установить такой режим дня, всем членам семьи надо будет постараться. Зато потом им станет гораздо легче.
И как раз раннее укладывание дает более полноценный и продолжительный ночной сон. А это и нужно уставшей за день маме! Но для того чтобы установить такой режим дня, всем членам семьи надо будет постараться. Зато потом им станет гораздо легче.
Постарайтесь наладить свой режим и больше спать, и всей семье станет гораздо лучше. Даже с маленьким ребенком возможно не чувствовать недосыпания. Попробуйте и убедитесь сами.
Если такой расклад устраивает всех членов вашей семьи, практикуйте совместный сон. Это настоящее спасение для мам, дети которых часто просыпаются по ночам Дефицит сна нарушает образование в организме серотонина – биологически активного вещества, которое еще называют гормоном счастья, спокойствия и хорошего настроения. В результате человек, лишенный нормального отдыха, постоянно испытывает раздражительность и чувство угнетенности
Постарайтесь привить ребенку постоянное расписание сна и бодрствования. Это сделает день более упорядоченным и позволит вам меньше уставать.
Это сделает день более упорядоченным и позволит вам меньше уставать.
Как уснуть в жару: советы для борьбы с бессонницей
В столице наконец наступило настоящее лето — жара под 30 градусов не может не радовать после того, как два месяца мы проходили в тренчах и дождевиках. Правда, у таких температур есть и свои минусы — спать в духоту достаточно сложно, особенно если дома нет кондиционера. Вот несколько советов, которые помогут вам не считать овец до посинения.
Пейте много воды
Звучит достаточно очевидно, но тем не менее — чем больше воды вы пьете, тем легче вашему телу охладиться. Тут важно соблюсти свою норму и не перестараться.
Закройте окна
Да-да, насколько странным вам бы это ни показалось — рекомендуем закрывать окна. Причем соблюдать это правило стоит и днем — когда ваши окна и шторы не пропускают в помещение теплый воздух и солнечный свет, оно сохраняет прохладу.
Примите горячий душ
Лезть в горячую воду, когда вам и так жарко — в чем смысл? Все очень просто — после теплых водных процедур, вам будет казаться, что в помещении прохладно.
Устройте легкий ужин
Если вы любите ужинать стейками или жирной рыбой на гриле, приготовьтесь к тому, что долго не уснете в жаркое время года. Ваш желудок будет занят перевариванием пищи, из-за чего температура тела будет чуть выше. Замените последний прием на легкий салат и съешьте его минимум за два часа до сна.
Не пейте алкоголь
Когда вы «смешиваете» алкогольные напитки и жаркую погоду — сон снимает как рукой. Тело обезвожено, и спать в таком состоянии крайне затруднительно.
Остудите кровать
Положите пару пластиковых бутылок в морозильник и за несколько минут до сна поместите их на кровать. Когда будете ложиться спать, будет ощущение, что все во льду — божественно.
Когда будете ложиться спать, будет ощущение, что все во льду — божественно.
Наденьте хлопок
В этой натуральной ткани коже легче дышать, а значит, и вам проще спать. Шелк и ситец в жару липнут к телу — так что тут лучше на время забыть о красоте и подумать о комфорте.
Защищайте кожу
Скорее всего, вы провели половину дня на солнце и получили свою порцию загара. Это значит, что вечером ваша кожа будет слегка гореть и излучать тепло, это ощущение часто мешает сну. Так что обязательно пользуйтесь средствами с SPF-фактором.
Нажмите на паузу
Уже не раз врачи советовали за несколько часов до сна не использовать никаких гаджетов — и в этом есть смысл. Отложите телефон и почитайте книгу.
Rosie Cave/Vogue.co.uk
Подпишитесь и станьте на шаг ближе к профессионалам мира моды.
Фото: Corrine Day
Как бессонница влияет на женщин?
Проблемы со сном могут затронуть кого угодно, но женщины чаще страдают бессонницей, чем мужчины. Плохой сон может спровоцировать дневную сонливость и способствовать ряду состояний, влияющих на физическое и психическое здоровье.
Нет единого фактора, объясняющего неравенство бессонницы между мужчинами и женщинами; вместо этого сочетание нескольких различных элементов создает у женщин проблемы со сном. Знание этих потенциальных причин может помочь женщинам решить проблемы со сном с врачом, чтобы они могли лучше спать и преодолеть бессонницу.
Бессонница чаще встречается у женщин?
Бессонница значительно чаще встречается у женщин, чем у мужчин. Более высокие показатели бессонницы у женщин были обнаружены в многочисленных исследованиях, и по некоторым оценкам, пожизненный риск бессонницы у женщин выше на 40%.
Женщины также могут испытывать бессонницу иначе, чем мужчины. Например, у пожилых людей женщины более склонны испытывать множественные симптомы бессонницы, чем мужчины, которые часто сообщают только об одном симптоме.
Например, у пожилых людей женщины более склонны испытывать множественные симптомы бессонницы, чем мужчины, которые часто сообщают только об одном симптоме.
В целом женщины часто страдают от проблем со сном.В исследовании, проведенном Национальным фондом сна, до 67% женщин заявили, что у них были проблемы со сном хотя бы несколько ночей в течение последнего месяца, а 46% испытывали проблемы почти каждую ночь.
Почему бессонница чаще встречается у женщин?
Нет единого мнения о том, почему бессонница чаще встречается у женщин. Исследователи полагают, что это может быть связано с комбинацией факторов, включая пол и гендерные различия и независимые факторы.
Различия во сне по половому признаку связаны с биологическими факторами, например с различиями в выработке гормонов и циркадных ритмах между мужчинами и женщинами.Гендерные различия также могут быть вызваны социальными и культурными различиями, влияющими на сон. Другие факторы, влияющие на сон, такие как предрасположенность к определенным проблемам с физическим или психическим здоровьем, также могут способствовать более высокому уровню бессонницы у женщин. Все эти факторы могут влиять на то, что женщины чаще испытывают проблемы со сном.
Все эти факторы могут влиять на то, что женщины чаще испытывают проблемы со сном.
Как гормоны влияют на сон?
Гормоны являются химическими посредниками в организме и играют важную роль в функционировании практически всех систем организма.Гормоны могут напрямую влиять на сон или иметь косвенные эффекты в зависимости от того, как они изменяют другие аспекты здоровья и благополучия.
Гормональные различия, вероятно, лежат в основе различных моделей сна у женщин, включая более высокие показатели бессонницы. Однако выработка гормонов динамична и меняется в течение жизни женщины и во время ее месячного менструального цикла. В следующих разделах рассматривается, как гормональные изменения могут разворачиваться и влиять на сон с течением времени.
Начало менструации
В Соединенных Штатах у девочек первые месячные в среднем 13 лет.Это происходит во время полового созревания, более широкого ряда физических изменений, включая увеличение выработки половых гормонов, таких как эстроген.
Исследования показывают, что повышенный риск бессонницы начинается с началом менструации. Точное объяснение этому неизвестно, но это может быть связано с тем, как половые гормоны влияют на цикл сна и бодрствования и другие фундаментальные системы организма. Кроме того, данные свидетельствуют о том, что девочки в период полового созревания имеют более высокий риск депрессии — состояния психического здоровья, которое часто связано с проблемами со сном.
Во время менструального цикла
Фазы месячного менструального цикла обусловлены сдвигами в выработке гормонов. Повышение и снижение уровня эстрогена и прогестерона может вызывать физические и эмоциональные изменения в течение каждого месяца, хотя эти изменения могут влиять на каждую женщину по-разному.
Уровни этих гормонов значительно снижаются в дни, предшествующие каждой менструации, в результате чего около 90% женщин испытывают физические изменения или изменения настроения, включая нарушения сна.Колебания уровня гормонов могут изменять фазы сна женщины в течение ночи, что в совокупности называется архитектурой сна.
Симптомы, похожие на бессонницу, часто встречаются у женщин с предменструальным синдромом (ПМС), состоянием, включающим значительные и разрушительные предменструальные изменения. У женщин с ПМС качество сна хуже.
Предменструальное дисфорическое расстройство (ПМДР) — более тяжелая форма ПМС, которая часто сопровождается более выраженными нарушениями сна. Около 70% женщин с ПМДР сообщают о симптомах бессонницы до начала менструации.
Во время беременности
Существенные гормональные изменения, происходящие во время и после беременности, могут повлиять на сон. Во время беременности женщина больше не испытывает таких же ежемесячных колебаний, связанных с менструальным циклом, но серьезные гормональные сдвиги, которые начинаются в первом триместре, могут вызвать усталость, утреннее недомогание, увеличение веса и ряд других физических и эмоциональных изменений. Постоянные гормональные колебания во время беременности могут нарушить цикл сна и бодрствования, и многие женщины считают, что проблемы со сном являются наиболее серьезными в третьем триместре.
В течение первых 24 часов после родов женщины испытывают еще один значительный гормональный сдвиг, поскольку уровни эстрогена и прогестерона быстро падают до уровней, существовавших до беременности. Физические и эмоциональные воздействия в этот послеродовой период могут вызвать проблемы со сном или дневную сонливость.
Перименопауза и менопауза
Менопауза — это когда у женщины навсегда прекращаются месячные, и ему предшествует переходный период, известный как перименопауза, который включает значительные колебания в выработке гормонов.В среднем, перименопауза начинается у женщины в возрасте от 25 до 40 лет и длится около четырех лет, прежде чем у женщины наступит последний период.
Проблемы со сном считаются основным признаком перименопаузы и менопаузы. По оценкам, 38-60% женщин в это время сообщают о симптомах, связанных с бессонницей.
Пониженный или колеблющийся уровень половых гормонов может нарушать сон по-разному. Например, гормональные изменения могут вызвать приливы и ночную потливость, еще один центральный симптом менопаузального перехода, которым страдают до 85% женщин. У женщин с частым ночным потоотделением может быть больше перерывов во сне, и им будет труднее снова заснуть.
У женщин с частым ночным потоотделением может быть больше перерывов во сне, и им будет труднее снова заснуть.
Гормональные изменения, связанные со старением и постменопаузой, также могут влиять на сон, изменяя циркадные ритмы и систему организма, регулирующую температуру во время нормального цикла сна и бодрствования. Пересечение этих гормональных изменений с другими факторами, включая более высокий уровень расстройств настроения и физических недугов, вероятно, способствует проблемам со сном у пожилых женщин.
Каковы причины проблем со сном у женщин?
Сон сложен и зависит от ряда факторов, которые связаны с различными аспектами здоровья человека. Многие женщины имеют проблемы со сном, вызванные общими причинами бессонницы, такими как нарушения сна, психические расстройства, плохие привычки сна, нарушения циркадного ритма и сопутствующие медицинские проблемы.
Тем не менее, многие из этих проблем не влияют на мужчин и женщин одинаково. Женщины часто сталкиваются с явными проблемами, связанными с качественным сном, в результате биологических факторов или социальных и культурных норм. В следующих разделах описаны различные препятствия для сна у женщин, которые могут способствовать более высокому уровню бессонницы.
В следующих разделах описаны различные препятствия для сна у женщин, которые могут способствовать более высокому уровню бессонницы.
Депрессия, тревога и стресс
Сон часто связан с психическим здоровьем, и женщины чаще, чем мужчины, страдают от проблем со сном, связанных с такими состояниями, как депрессия, беспокойство и стресс.
У женщин депрессия диагностируется чаще, чем у мужчин, и слишком много или слишком мало сна — частый симптом этого расстройства.Исследования также показали, что женщины чаще задумываются о своих проблемах, что может способствовать возникновению беспокойства, ограничивая способность легко заснуть или снова заснуть после пробуждения.
Нет единого объяснения того, почему женщины чаще страдают от этих состояний и соответствующего пагубного воздействия на сон. Хотя могут быть задействованы биологические факторы, неравенство в социальных и культурных условиях, например непропорционально большая доля женщин в уходе, может способствовать стрессу и беспокойству, которые ухудшают эмоциональное здоровье.
Проблемы с мочеиспусканием
Проблемы с мочевым пузырем могут способствовать частому ночному мочеиспусканию, также известному как никтурия, что может быть препятствием для непрерывного сна. Женщины в два раза чаще, чем мужчины, страдают недержанием мочи и другими симптомами гиперактивного мочевого пузыря. По оценкам исследований, 76% женщин старше 40 лет испытывают частое мочеиспускание ночью.
Беременность
Проблемы со сном часто встречаются у женщин во время беременности. Около 30% беременных женщин говорят, что они редко или никогда не высыпаются ночью, и более 50% имеют симптомы, похожие на бессонницу.Эти проблемы со сном могут быть связаны с гормонами, а также с обширными физическими изменениями, связанными с беременностью.
Более частое мочеиспускание ночью, боли в спине и шее, трудности с поиском удобного положения для сна и изжога — все это может влиять на количество и качество сна. У беременных женщин чаще развивается синдром беспокойных ног и они могут страдать от проблем с дыханием, включая апноэ во сне.
Проблемы со сном могут сохраняться и после родов. Регулярные пробуждения для кормления или ухода за младенцем, гормональные сдвиги, послеродовая депрессия, а также физическая и эмоциональная адаптация после беременности являются одними из факторов, которые вызывают повышенную частоту плохого сна у послеродовых женщин.Как правило, для нормализации сна матери после родов требуется от трех до шести месяцев, хотя на это может повлиять режим сна ее младенца.
Обструктивное апноэ сна
Обструктивное апноэ во сне (СОАС) — это нарушение дыхания, при котором происходит уменьшение или полная остановка воздушного потока из-за уменьшения или полной остановки дыхания во время сна. Это приводит к снижению уровня кислорода, нарушению сна (из-за повторяющихся эпизодов пробуждения) и другим серьезным потенциальным последствиям для здоровья.У мужчин ОАС диагностируется гораздо чаще, чем у женщин, хотя могут быть затронуты оба пола. Однако неясно, может ли гендерная предвзятость способствовать этому явлению.
Женщин с проблемами сна реже направляют в специализированные клиники сна, где обычно проводятся тесты на СОАС. Это может отражать лежащую в основе гендерную предвзятость при оценке женских симптомов. Поскольку нелеченный СОАС может быть основным источником нарушения сна, недостаточный диагноз может способствовать продолжающимся проблемам со сном у некоторых женщин.
Синдром беспокойных ног
Синдром беспокойных ног (СБН) — это состояние, при котором у человека возникает сильное желание пошевелить конечностями, особенно ногами, в положении лежа, которое обычно связано с проблемами со сном. Хотя точная причина неизвестна, RLS чаще встречается у женщин, чем у мужчин, что, по крайней мере частично, может быть связано с более высокой частотой RLS во время беременности.
Парасомнии
Парасомния — это ненормальное поведение во время сна, которое может способствовать его недостаточному сну.Большинство парасомний не проявляют гендерной склонности, но, как сообщается, кошмарные расстройства, характеризующиеся частыми тревожными сновидениями, чаще встречаются у женщин.
Задолженность сна и борьба с потерей сна
Недостаток сна влияет на всех одинаково. Исследования циклов сна показали, что мужчины и женщины могут по-разному реагировать на недосыпание, поскольку женщины быстрее накапливают «недосыпание» и испытывают последствия недосыпания.
В то же время неравная работа и обязанности по уходу за семьей, с которыми часто сталкиваются женщины в домашнем хозяйстве, могут привести к меньшей гибкости при восстановлении после лишения сна.В одном исследовании 80% женщин сообщили, что, когда они чувствуют сонливость в течение дня, они часто соглашаются с этим и уходят. Таким образом, потеря сна может со временем усугубиться.
Ответ на лечение
Еще один фактор, который может повлиять на разницу во сне между мужчинами и женщинами, — это то, как они реагируют на определенные лекарства. Исследования рецептурного препарата золпидема, способствующего засыпанию, также известного как Амбиен, показали, что женщины, принимавшие стандартную дозу, дольше ощущали действие препарата, что приводило к утренней сонливости. Это открытие привело к тому, что Управление по санитарному надзору за качеством пищевых продуктов и медикаментов выпустило другую предписанную дозу для женщин.
Это открытие привело к тому, что Управление по санитарному надзору за качеством пищевых продуктов и медикаментов выпустило другую предписанную дозу для женщин.
Как женщинам лучше спать?
Сон важен для здоровья женщины, и, несмотря на многочисленные проблемы, связанные с хорошим сном, женщины могут предпринять шаги, чтобы улучшить свой ночной отдых.
Из-за широкого спектра факторов, которые могут влиять на сон, женщинам важно поговорить со своим врачом, если они спят меньше рекомендованного количества часов, если их сон часто прерывается, или если они испытывают заметную дневную сонливость или ухудшение состояния. .Под руководством медицинского работника бессонницу часто можно эффективно лечить как основное расстройство сна, физические недомогания или расстройства психического здоровья.
Женщинам часто полезно находить способы улучшить свою гигиену сна, которая относится к окружающей среде и привычкам человека во сне. Примеры улучшений гигиены сна включают:
- Поддержание постоянного режима сна с одинаковым временем отхода ко сну даже в выходные или праздничные дни.

- Ограничение употребления алкоголя и кофеина за несколько часов до сна.
- Избегайте «экранного времени» — использования сотовых телефонов, планшетов или других устройств — в течение часа или более перед сном.
- Включите техники релаксации или расслабление как часть стандартного распорядка перед сном.
- Создание уютной спальни с поддерживающим матрасом, качественным постельным бельем, комфортной температурой и ограниченным световым и шумовым загрязнением.
- Была ли эта статья полезной?
- Да Нет
Бессонница и пожилые люди | Тональный крем для сна
Бессонница — распространенное расстройство сна, характеризующееся постоянными трудностями при засыпании или засыпании, несмотря на возможность сделать это.Люди с бессонницей также испытывают чрезмерную дневную сонливость и другие когнитивные нарушения во время бодрствования, которые напрямую связаны с недосыпанием. У людей может быть бессонница во сне, которая вызывает трудности с засыпанием, или бессонница для поддержания сна, которая вызывает трудности с засыпанием. Некоторые люди с бессонницей испытывают проблемы с засыпанием и поддержанием сна.
Некоторые люди с бессонницей испытывают проблемы с засыпанием и поддержанием сна.
По текущим оценкам, 10-30% взрослых живут с бессонницей. Люди в возрасте 60 лет и старше более подвержены бессоннице, и это можно объяснить несколькими различными факторами.Пожилые люди подвержены более высокому риску медицинских и психиатрических состояний, которые могут привести к симптомам бессонницы, а также другим расстройствам сна, таким как нарушение дыхания во сне или синдром беспокойных ног. Наши внутренние циркадные часы и циклы сна и бодрствования также могут изменяться с возрастом, и эти изменения влияют на то, как долго и насколько хорошо мы спим. Кроме того, некоторые лекарства, используемые для облегчения симптомов гериатрических заболеваний, могут вызывать нарушения сна.
Сон и старение
Качество нашего сна часто ухудшается с возрастом.Люди, как правило, меньше спят и склонны к более частым эпизодам бодрствования после первоначального засыпания. Задержка сна — время, необходимое для засыпания — также может увеличиваться. Некоторые исследования показывают, что, начиная с среднего возраста, в среднем человек теряет 27 минут сна за ночь в течение каждого последующего десятилетия.
Некоторые исследования показывают, что, начиная с среднего возраста, в среднем человек теряет 27 минут сна за ночь в течение каждого последующего десятилетия.
Это снижение качества и продолжительности сна связано с внутренними системами хронометража организма. Организм не может так эффективно обрабатывать циркадные сигналы, что, в свою очередь, может заставить пожилых людей ложиться спать и просыпаться раньше.
Архитектура сна меняется с возрастом. Нормальный цикл сна делится на четыре этапа. К ним относятся две стадии «легкого» сна с медленным движением глаз (NREM), одна стадия «тяжелого» или «медленноволнового» NREM-сна и заключительная стадия сна с быстрым движением глаз (REM) перед повторным началом цикла. . Полисомнографические исследования показали, что у пожилых людей более низкий процент медленноволнового NREM и REM сна, чем у их более молодых коллег. Это делает их более восприимчивыми к эпизодам бодрствования в ночное время, а также влияет на то, насколько бодрыми и бдительными они себя чувствуют по утрам.
Распознавание и диагностика бессонницы у пожилых людей
Бессонница и возраст часто идут рука об руку. Хотя многие пожилые люди испытывают проблемы со сном из-за естественных изменений их циркадного ритма и цикла сна и бодрствования, диагноз бессонницы должен соответствовать определенным критериям. Согласно Международной классификации нарушений сна (ICDS), человек с бессонницей должен сообщить хотя бы об одном из следующих симптомов, несмотря на то, что у него достаточно времени для сна и относительно комфортная зона сна:
- Проблемы с засыпанием или засыпанием
- Повторные пробуждения раньше, чем хотелось
- Чувство сопротивления перед сном в разумное время
- Проблемы со сном без вмешательства лица, осуществляющего уход
Бессонница должна также включать дневные нарушения.Они могут включать чрезмерную дневную сонливость, чувство усталости и недомогания, нарушения настроения и раздражительность, а также проблемы с концентрацией внимания и вниманием. Люди с бессонницей подвержены более высокому риску несчастных случаев, и многие из них испытывают трудности в социальных и семейных ситуациях.
Люди с бессонницей подвержены более высокому риску несчастных случаев, и многие из них испытывают трудности в социальных и семейных ситуациях.
Если эти симптомы возникают не менее трех раз в неделю и сохраняются не менее трех месяцев, врачи могут диагностировать у пациента хроническую бессонницу. До тех пор это состояние считается кратковременной бессонницей.
Определение первопричин бессонницы у пожилых людей является ключом к успешной диагностике.Первичная бессонница относится к симптомам бессонницы, которые возникают независимо, в то время как вторичная бессонница возникает из-за основного медицинского или психиатрического состояния, которое вызывает потерю сна. Симптомы бессонницы одинаковы, независимо от того, считается ли заболевание первичным или вторичным. Тем не менее, лечение вторичной бессонницы обычно требует, чтобы пациенты сначала обратились к первичному состоянию, которое вызывает их проблемы со сном.
Лечение бессонницы у пожилых людей
При лечении хронической бессонницы у пожилых людей первый шаг часто фокусируется на просвещении по вопросам сна и улучшении гигиены сна. Врач проконсультируется с пациентом о том, как создать и поддерживать в спальне обстановку, способствующую здоровому сну. Оптимальная спальня должна быть темной и тихой, с температурой ниже 75 градусов по Фаренгейту (23,9 градуса по Цельсию). Кровать следует использовать только для сна, а не для других занятий, таких как работа или видеоигры. Кондиционер может быть полезен в жаркое время года. Врачи также будут поощрять регулярные физические упражнения и сбалансированное питание и отказываться от стимуляторов, таких как кофеин и табак.
Врач проконсультируется с пациентом о том, как создать и поддерживать в спальне обстановку, способствующую здоровому сну. Оптимальная спальня должна быть темной и тихой, с температурой ниже 75 градусов по Фаренгейту (23,9 градуса по Цельсию). Кровать следует использовать только для сна, а не для других занятий, таких как работа или видеоигры. Кондиционер может быть полезен в жаркое время года. Врачи также будут поощрять регулярные физические упражнения и сбалансированное питание и отказываться от стимуляторов, таких как кофеин и табак.
Другие немедикаментозные методы лечения могут помочь облегчить симптомы бессонницы у пожилых людей без рецепта лекарства. К ним относятся:
- Контроль стимулов : Этот метод основан на идее, что пациенты должны ложиться спать только тогда, когда они устали, и что лежание без сна может отрицательно сказаться на полноценном ночном отдыхе. Если человек 20 минут лежит в постели без сна, ему следует встать и заняться в другой комнате, пока снова не почувствует усталость.
 Кроме того, им следует избегать дневного сна и просыпаться каждое утро в одно и то же время.
Кроме того, им следует избегать дневного сна и просыпаться каждое утро в одно и то же время. - Ограничение сна : Многие пациенты с бессонницей должны вести дневник сна, в котором записывается время сна и бодрствования, сколько времени требуется, чтобы засыпать каждую ночь, и другие важные закономерности. Основываясь на записях дневника сна, врач может посоветовать пациенту ограничивать время в постели каждую ночь, пока его эффективность сна не улучшится. Эффективность сна определяется как соотношение между временем сна и временем сна.время бодрствования в постели каждую ночь. Как только человек сможет спать по крайней мере 90% времени, которое он проводит в постели, он может засыпать раньше.
- Когнитивно-поведенческая терапия : Когнитивно-поведенческая терапия при бессоннице помогает пожилым людям выявить негативное отношение и неправильные представления о сне, а затем заменить их более информированным и позитивным мышлением.
- Терапия ярким светом : Для пожилых людей, которые ложатся спать и просыпаются относительно рано, своевременное воздействие яркого света вечером может помочь им дольше бодрствовать и заснуть позже.

Если эти немедикаментозные вмешательства неэффективны, врач может рассмотреть возможность приема снотворных. Выбор подходящего лекарства от бессонницы для пожилых пациентов требует большой осторожности и внимательности. Некоторые лекарства, такие как бензодиазепины (BZD) и небензодиазепины (Z-препараты), обладают снотворным действием и могут повышать риск падения для пожилых людей. Эти препараты также несут в себе высокую переносимость, зависимость и риск отмены, и врачи должны принимать во внимание другие назначения своих пациентов, чтобы предотвратить негативное взаимодействие с лекарствами.
Другие лекарства от бессонницы несут меньший риск, но их все же следует назначать с осторожностью. Некоторые лекарства способствуют сонливости, взаимодействуя с естественными гормонами организма. К ним относятся рамелтеон, который действует как агонист рецепторов мелатонина, гормона, вырабатываемого шишковидной железой, который вызывает чувство сонливости после захода солнца; и суворексант, подавляющий орексины, нейропептиды, вызывающие чувство возбуждения и бодрствования. Также могут быть назначены безрецептурные антигистаминные препараты.
Также могут быть назначены безрецептурные антигистаминные препараты.
Вы всегда должны проконсультироваться с врачом, прежде чем пытаться использовать какие-либо фармакологические или немедикаментозные методы лечения бессонницы.
Другие распространенные нарушения сна у пожилых людей
Исследования показали, что пожилые люди не только страдают бессонницей, но и подвержены более высокому риску других нарушений сна. Многие пожилые пациенты страдают бессонницей наряду с другими нарушениями сна, что усложняет планы лечения. Нарушения сна с высокой распространенностью среди пожилых людей включают следующие:
Расстройства циркадного ритма сна
Когда циркадный ритм человека не соответствует его внешней среде, он может испытывать нарушение циркадного ритма сна.Пожилые люди подвержены более высокому риску этих расстройств, поскольку внутренние механизмы, регулирующие циркадный ритм, с возрастом ухудшаются.
Продвинутое нарушение фазы сна и бодрствования особенно часто встречается у пожилых людей. Люди с этим порядком обычно чувствуют усталость ранним вечером, обычно с 19:00 до 21:00, и, естественно, просыпаются между 3:00 и 5:00. Даже если они ложатся спать позже обычного, они часто просыпаются относительно рано из-за своего цикла сна и бодрствования. Временное воздействие света в вечернее время можно использовать для лечения этих заболеваний у некоторых пожилых пациентов.Регулярный режим сна также может быть эффективным.
Люди с этим порядком обычно чувствуют усталость ранним вечером, обычно с 19:00 до 21:00, и, естественно, просыпаются между 3:00 и 5:00. Даже если они ложатся спать позже обычного, они часто просыпаются относительно рано из-за своего цикла сна и бодрствования. Временное воздействие света в вечернее время можно использовать для лечения этих заболеваний у некоторых пожилых пациентов.Регулярный режим сна также может быть эффективным.
Другим примером является нарушение ритма сна и бодрствования, которое преимущественно встречается у взрослых с неврологическими и нейродегенеративными состояниями, такими как болезнь Паркинсона и болезнь Альцгеймера. Это расстройство характеризуется фрагментированным режимом сна, который не соответствует нормальному 24-часовому циклу день-ночь.
Хотя добавки мелатонина можно использовать для лечения нарушений циркадного ритма сна у молодых людей, врачи должны тщательно продумать, назначать ли этот тип лекарств пожилым пациентам.Добавки мелатонина не регулируются Управлением по контролю за продуктами и лекарствами США, и долгосрочная эффективность и безопасность этих добавок считаются сомнительными.
Расстройства дыхания, связанные со сном
Расстройства дыхания, связанные со сном, в том числе обструктивное апноэ во сне и центральное апноэ во сне, широко распространены среди пожилых людей. Эти расстройства особенно часто встречаются у пожилых пациентов домов престарелых с деменцией. Ожирение, употребление алкоголя и курение также могут со временем способствовать возникновению этих расстройств.
Расстройства дыхания, связанные со сном, часто вызывают у пожилых людей сильный храп, что может вызывать ночные возбуждения и вызывать чувство чрезмерной дневной сонливости. Расстройства также считаются предикторами других заболеваний, таких как застойная сердечная недостаточность, инфаркт миокарда и инсульт.
Многих пожилых людей с апноэ во сне лечат с помощью терапии с постоянным положительным давлением воздуха (CPAP), во время которой пациенты получают сжатый воздух через дыхательную маску во время сна.Те, кто соблюдают лечение CPAP, часто меньше храпят и испытывают меньше эпизодов апноэ в ночное время.
Синдром периодических движений конечностей и беспокойных ног
Периодические движения конечностей — это непроизвольные повторяющиеся движения рук и ног во время сна, которые происходят более 15 раз за час сна. Синдром беспокойных ног, неврологическое заболевание, характеризуется непреодолимым желанием пошевелить ногами, когда тело находится в состоянии покоя. Оба эти состояния могут вызывать ночные возбуждения, которые приводят к эпизодам бодрствования и усталости на следующий день.Исследования показали, что распространенность этих состояний с возрастом почти удваивается.
Многие молодые люди с периодическими движениями конечностей или синдромом беспокойных ног нуждаются в лекарствах для лечения своего состояния. Вмешательства для пожилых людей могут быть немного сложнее, особенно если они в настоящее время принимают другие лекарства или имеют ранее существовавшие заболевания.
Расстройство поведения во сне в фазе быстрого сна
Люди обычно больше всего видят сны во время быстрого сна. В отличие от большинства взрослых, люди, страдающие расстройством поведения во сне в фазе быстрого сна (RBD), физически исполняют свои сны.Это может повлечь за собой резкие движения, которые подвергают спящему и его партнеру повышенному риску телесных повреждений.
В отличие от большинства взрослых, люди, страдающие расстройством поведения во сне в фазе быстрого сна (RBD), физически исполняют свои сны.Это может повлечь за собой резкие движения, которые подвергают спящему и его партнеру повышенному риску телесных повреждений.
RBD необычно часто встречается у пожилых мужчин. Существует также связь между этим расстройством и дегенеративными неврологическими состояниями, такими как болезнь Паркинсона и деменция с тельцами Леви.
Поскольку препараты BZD часто назначают при RBD, лечение этого заболевания может быть трудным для пожилых пациентов. Тем не менее, люди с RBD могут принять меры предосторожности, оптимизировав безопасность своей зоны сна.Меры могут включать запирание окон, размещение матраса на полу и удаление предметов из спальни, которые могут вызвать травмы.
Сколько сна нужно пожилым людям?
Среднестатистическому пожилому человеку требуется от семи до девяти часов сна каждую ночь, чтобы на следующий день чувствовать себя хорошо отдохнувшим и бодрым. Нарушения сна, такие как бессонница, могут сильно мешать вашему режиму сна. Если вы испытываете трудности со сном, попробуйте одно из следующих действий, чтобы хорошо отдохнуть и почувствовать себя отдохнувшим утром:
Нарушения сна, такие как бессонница, могут сильно мешать вашему режиму сна. Если вы испытываете трудности со сном, попробуйте одно из следующих действий, чтобы хорошо отдохнуть и почувствовать себя отдохнувшим утром:
- Установите строгое время отхода ко сну и бодрствования и придерживайтесь его — даже в выходные дни или во время путешествия.
- Не засыпайте перед сном. Если вам нужно несколько минут поспать, постарайтесь не дремать утром или днем.
- Установите распорядок дня, который поможет вам расслабиться каждую ночь. Чтение или прослушивание успокаивающей музыки может быть эффективным.
- Не используйте в спальне электронные устройства, такие как телевизоры, сотовые телефоны или компьютеры. Эти устройства излучают синий свет, который затрудняет засыпание.
- Поддерживайте в спальне сбалансированную комфортную температуру и низкий уровень освещенности.
- Делайте упражнения в течение дня, но избегайте тренировок за три часа до сна.

- Не употребляйте кофеин во второй половине дня или вечером.
- Не употребляйте алкоголь как снотворное. Хотя алкоголь обладает седативными свойствами, на самом деле он может вызывать нарушения сна.
Если у вас все еще возникают проблемы с началом или продолжительностью сна, несмотря на принятие этих мер, возможно, у вас нарушение сна. Проконсультируйтесь со своим врачом по поводу диагностики проблемы и лечения в соответствии с вашей историей болезни.
- Была ли эта статья полезной?
- Да Нет
ПМС и бессонница | Тональный крем для сна
Проблемы со сном распространены в Америке, до 35% взрослых сообщают о симптомах, связанных с бессонницей. Женщины чаще страдают плохим сном, чем мужчины, и одна из вероятных причин — гормональные изменения, связанные с менструальным циклом.
В дни, предшествующие менструации, женщины часто отмечают физические и эмоциональные изменения, которые происходят вместе со сдвигами в выработке гормонов в организме. Для многих женщин эти изменения мягкие, но для других они разрушительны и приводят к предменструальному синдрому (ПМС). В тяжелых случаях они могут вызвать предменструальное дисфорическое расстройство (ПМДР).
Для многих женщин эти изменения мягкие, но для других они разрушительны и приводят к предменструальному синдрому (ПМС). В тяжелых случаях они могут вызвать предменструальное дисфорическое расстройство (ПМДР).
Женщины с ПМС и ПМДР часто спят слишком мало или слишком много, и даже женщины с легкими симптомами могут уставать или испытывать бессонницу до и во время менструации.
Точная причина этих проблем со сном до конца не изучена, но, учитывая, насколько сон важен для физического и психического здоровья, важно знать о менструальном цикле и сне, а также о том, как лучше всего спать во время менструации.
Основы менструального цикла
Хотя продолжительность менструального цикла может быть разной для каждой женщины, средний цикл составляет 28 дней, в течение которых изменения вызываются повышением и падением уровня гормонов, включая эстроген, прогестерон, фолликулостимулирующий гормон и лютеинизирующий гормон.
Какие стадии менструального цикла?
Менструальный цикл состоит из четырех этапов:
- Менструальная фаза: Эта фаза начинается в первый день месячного кровотечения, часто называемого менструальным циклом.
 За это время организм избавляется от лишней оболочки матки, которая образовалась при подготовке к беременности. В среднем это длится около пяти дней.
За это время организм избавляется от лишней оболочки матки, которая образовалась при подготовке к беременности. В среднем это длится около пяти дней. - Фолликулярная фаза: Она включает развитие яйцеклетки внутри фолликула в яичниках, начинается в первый день менструации и обычно длится 13 дней.
- Фаза овуляции: В фазе овуляции зрелая яйцеклетка высвобождается из яичника. В 28-дневном цикле это обычно происходит на 14-й день.
- Лютеиновая фаза: Эта фаза длится около двух недель после овуляции. Если женщина не забеременела, лютеиновая фаза заканчивается менструацией и началом нового цикла.
Некоторые ресурсы классифицируют менструальный цикл как имеющий только три фазы и считают дни менструации составной частью фолликулярной фазы.
Как меняются гормоны во время менструального цикла?
Каждая стадия менструального цикла происходит в ответ на изменение выработки гормонов. Гормоны, такие как эстроген и прогестерон, повышаются во время фолликулярной фазы и после овуляции, но если беременность не наступает, эти гормоны существенно снижаются в последние дни лютеиновой фазы.
Гормоны, такие как эстроген и прогестерон, повышаются во время фолликулярной фазы и после овуляции, но если беременность не наступает, эти гормоны существенно снижаются в последние дни лютеиновой фазы.
Эти гормоны влияют не только на яичники и матку; они влияют на несколько систем организма с далеко идущими последствиями. Снижение уровня эстрогена и прогестерона за несколько дней до менструации может повлиять на ваше физическое и эмоциональное самочувствие.
Физические и эмоциональные изменения до менструации
Около 90% женщин сообщают, что замечают по крайней мере некоторые физические или эмоциональные изменения в преддверии менструации.Примеры возможных изменений:
- Вздутие живота или газы
- Нежная или опухшая грудь
- Запор или диарея
- Судороги
- Головная боль
- Неуклюжесть
- Чувствительность к шуму и свету
- Снижение концентрации внимания и памяти
- Усталость
- Печаль, беспокойство, раздражительность и перепады настроения
- Изменения полового влечения
- Слишком много или мало спать
- Изменения аппетита
Когда появляются эти симптомы, они варьируются от 10 дней до нескольких часов до менструации. Они могут пройти вскоре после начала менструации или могут длиться несколько дней после начала менструации.
Они могут пройти вскоре после начала менструации или могут длиться несколько дней после начала менструации.
Хотя почти все женщины замечают некоторые изменения до начала менструации, они обычно незначительны и незначительны. Тип и тяжесть изменений могут меняться со временем и в зависимости от менструального цикла.
Что такое ПМС?
Предменструальный синдром — это состояние, характеризующееся обширными и надоедливыми симптомами, которые возникают в дни, предшествующие менструации, и могут продолжаться во время менструации.Тяжесть ПМС варьируется, но некоторые женщины с ПМС считают, что симптомы нарушают их повседневную жизнь и деятельность.
Что такое PMDD?
Предменструальное дисфорическое расстройство — это более тяжелое состояние, включающее как минимум пять симптомов, включая значительные изменения настроения или эмоционального здоровья. PMDD может привести к большим проблемам на работе, в школе, а также в социальной и семейной жизни.
Насколько распространены ПМС и ПМДР?
ПМС поражает до 12% женщин, и в большинстве этих случаев симптомы умеренные.Считается, что от 1% до 5% женщин страдают ПМДР.
Вероятность развития ПМС или ПМДР меняется в течение жизни женщины. Они чаще встречаются в возрасте от 20 до 40 лет, а наиболее выраженные симптомы часто возникают в период с 30 до 40 лет.
Женщины могут иметь ПМС во время одних менструальных циклов, а не других. По оценкам некоторых источников, в какой-то момент жизни почти 75% женщин будут испытывать симптомы, подобные ПМС.
Что вызывает ПМС?
Точные механизмы ПМС неизвестны.Хотя широко считается, что это связано с изменением уровня гормонов, эксперты не знают наверняка, почему у некоторых женщин появляются более серьезные симптомы.
Одно из объяснений состоит в том, что организм женщины может по-разному реагировать на колебания гормонов, таких как прогестерон и эстроген. Это может быть связано с взаимодействием этих гормонов с другими гормонорегулирующими системами, такими как метаболизм. Одной из предполагаемых причин является дефицит серотонина, химического вещества, передающего сигналы через мозг и нервную систему.Некоторые данные указывают на дефицит кальция или магния как факторов, способствующих этому.
Как ПМС влияет на сон?
ПМС часто вызывает проблемы со сном. Женщины с ПМС как минимум в два раза чаще страдают бессонницей до и во время менструации. Плохой сон может вызвать чрезмерную дневную сонливость и чувство усталости или сонливости во время менструации.
ПМС может заставить некоторых женщин спать намного дольше обычного. Усталость и усталость в период менструации, а также изменения настроения, такие как депрессия, могут привести к чрезмерному сну (гиперсомнии).
Эти проблемы могут быть еще более серьезными для женщин с ПМДР, поскольку около 70% женщин с этим заболеванием имеют проблемы, похожие на бессонницу, перед менструацией, а более 80% описывают чувство усталости.
Почему ПМС влияет на сон?
Исследователи не уверены, почему ПМС отрицательно влияет на сон; однако исследования выявили потенциальные причины этого симптома.
Изменение уровня гормонов может вызвать трудности с засыпанием, а также более частые прерывания сна у женщин с ПМС.Многочисленные исследования показали, что сон ухудшается во время поздней лютеиновой фазы (когда возникает предменструальный синдром) по сравнению с другими частями менструального цикла.
Гормональные изменения до и во время менструации могут навредить сну из-за воздействия на температуру тела и выработку мелатонина. Прогестерон, уровень которого увеличивается после овуляции до поздней лютеиновой фазы, повышает температуру тела до такой степени, что может вызвать фрагментированный сон. Некоторые исследования обнаружили изменение уровня мелатонина во время менструального цикла, а мелатонин является гормоном, необходимым для регуляции циркадного ритма и регулярного сна.
Хотя результаты были противоречивыми, некоторые исследования показали, что у женщин с ПМС изменилась архитектура сна, что означает, что они ненормально прогрессируют на всех этапах цикла сна. Например, было обнаружено, что у некоторых женщин сон с быстрым движением глаз (REM) менее быстрый во время поздней лютеиновой фазы. Быстрый сон предполагает повышенный уровень мозговой активности и связан с яркими сновидениями. Эти изменения в архитектуре сна могут происходить даже у женщин, у которых нет ПМС.
Некоторые женщины испытывают более быстрые колебания гормонов перед менструацией, и исследования связали эти более быстрые сдвиги с более фрагментированным сном.Представление о том, что проблемы со сном вызваны не только изменением самих гормонов, но и скоростью изменения, может объяснить, почему у разных женщин могут быть такие разные переживания сна до начала менструации.
Изменения настроения — еще один важный фактор при проблемах со сном перед менструацией. ПМС может вызвать тревогу и депрессию, которые связаны с проблемами со сном. Кроме того, эти изменения настроения могут заставить женщин почувствовать, что им труднее засыпать или они просыпаются менее отдохнувшими.
У 14% женщин бывают обильные менструации, сопровождающиеся значительными менструальными кровотечениями. Им, возможно, придется вставать с постели, чтобы сменить прокладки или тампоны, и они могут больше беспокоиться о сне и возможных ночных происшествиях, которые могут испачкать простыни или их матрас.
Лучше спать до, во время и после менструации
Несмотря на то, что бессонница обычно возникает во время менструации, существуют меры, которые могут помочь лучше спать в любой фазе менструального цикла.
Гигиена сна
Распространенной тактикой улучшения сна является здоровая гигиена сна. Это означает оптимизацию ваших привычек, распорядка дня и окружающей среды, чтобы сделать их более благоприятными для сна, в котором вы нуждаетесь.
Постоянный график сна, отказ от избытка кофеина, пребывание на дневном свете, уменьшение шума и света в спальне и разработка расслабляющего распорядка сна — все это примеры стратегий, которые могут улучшить гигиену сна.
Может быть полезно сосредоточиться на гигиене сна в качестве профилактической меры задолго до начала менструации.Хотя гигиена сна не устраняет всех проблем со сном, связанных с ПМС, она может укрепить ваш сон и предоставить инструменты для быстрого засыпания и предотвращения бессонницы.
до менструации
Дни до начала менструации — наиболее частое время, когда возникают проблемы со сном. Шаги по управлению ПМС, такие как регулярные упражнения, здоровое питание, техники релаксации и употребление большого количества воды, могут уменьшить общие симптомы и облегчить преодоление ПМС.
Некоторые лекарства и пищевые добавки также могут быть прописаны при более тяжелых симптомах ПМС и ПМДР, и они могут способствовать улучшению сна.Световая терапия, при которой используется яркая лампа для воздействия на циркадный ритм, может быть полезной для некоторых женщин с PDD.
Для любой женщины, испытывающей неприятные симптомы ПМС, включая проблемы со сном, важно поговорить с врачом, который может описать плюсы и минусы различных методов лечения, чтобы помочь сделать осознанный выбор наилучшего варианта в их ситуации.
Во время и после менструации
Лечение ПМС можно продолжить во время менструации, если симптомы продолжаются, но многие женщины обнаруживают, что их симптомы уменьшаются или исчезают в течение дня или двух после начала менструации.
Женщинам с обильными менструациями или женщинам, которые беспокоятся о ночном кровотечении, могут помочь впитывающие прокладки, предназначенные для использования в ночное время. Наматрасник или защитный чехол могут успокоить женщин, обеспокоенных тем, что на матрасе есть пятна.
Как только симптомы ПМС уменьшились, это дает возможность переориентировать на здоровые привычки сна, которые могут способствовать регулярному восстановительному сну с целью уменьшения нарушений до и во время менструации.
- Была ли эта статья полезной?
- Да Нет
Что мне делать, если я не могу заснуть? (для подростков)
[Перейти к содержанию] Открыть поиск- для родителей
- Родительский сайт
- Sitio para padres
- Общее здоровье
- Рост и развитие
- Инфекции
- Заболевания и состояния
- Беременность и младенец
- Питание и фитнес
- Эмоции и поведение
- Школа и семейная жизнь
- Первая помощь и безопасность
- Доктора и больницы
- Видео
- Рецепты
- Закрыть для родителей nav
- для детей
- Детский сайт
- Sitio para niños
- Как устроен организм
- Половое созревание и взросление
- Сохранение здоровья
- Остаться в безопасности
- Рецепты и кулинария
- Проблемы со здоровьем
- Болезни и травмы
- Расслабьтесь и расслабьтесь
- Люди, места и вещи, которые помогают
- Чувства
- Ответы экспертов, вопросы и ответы
- Фильмы и другое
- Закрыть детское навес
- для подростков
- Подростковый сайт
- Sitio para adolescentes
- Кузов
- Разум
- Сексуальное здоровье
- Еда и фитнес
- Заболевания и состояния
- Инфекции
- Наркотики и алкоголь
- Школа и работа
- Спорт
- Ответы экспертов (вопросы и ответы)
- Оставайтесь в безопасности
4 простых шага, которые помогут вам быстро заснуть — Основы здоровья от Cleveland Clinic
Сколько раз вы испытывали это: вы бодрствуете в 3 часа ночи.м., не может снова заснуть. Если вы не уснете, в вашем уме нарастает паника из-за предстоящего тяжелого дня. Но в этот момент кажется невозможным снова заснуть.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
«То, что вы испытываете, — это своего рода бессонница», — говорит специалист по поведенческим расстройствам сна Мишель Дреруп, PsyD.
Многие основные проблемы со здоровьем, такие как хроническая боль, апноэ во сне или кислотный рефлекс, могут вызывать бессонницу. Но если ваши трудности с засыпанием и засыпанием не связаны с проблемами со здоровьем, вот несколько советов, которые помогут вам быстрее заснуть.
- Хватит смотреть на часы. Учет минут только усиливает ваше беспокойство по поводу бодрствования.
- Попробуйте расслабиться, чтобы заснуть. Работая от пальцев ног ко лбу, сильно напрягите каждую группу мышц в течение пяти секунд, затем расслабьтесь.
- Если вы не можете заснуть примерно через 15–20 минут, встаньте с постели. Используйте «часы разума», — говорит доктор Дреруп, — чтобы оценить, как долго вы бодрствовали. После 20 минут бодрствования встаньте и выйдите из спальни. «Не проводите время в постели, пытаясь заснуть», — говорит она. «Вы, вероятно, будете беспокоиться о том, что не заснете, а затем научитесь ассоциировать спальню с плохим сном».
- Найдите неинтересное занятие. Прочтите что-нибудь неинтересное.Слушайте расслабляющую музыку. Когда вы почувствуете сонливость, вернитесь в постель.
В дополнение к этим советам, приведенным выше, вы также можете принять дневные привычки, которые помогут вам лучше спать ночью, — говорит доктор Дреруп.
- Создайте постоянный график сна и бодрствования — даже в выходные и нерабочие дни. «Лучше всего ложиться спать в одно и то же время и просыпаться в одно и то же время каждый день», — говорит доктор Дреруп.
- Избегайте употребления напитков или еды с кофеином перед сном. Не пейте напитки с кофеином по крайней мере за пять-шесть часов до выхода на пенсию, — говорит доктор Дреруп. «Кофеин может сыграть важную роль в плохом ночном сне», — говорит она.
- Сделайте ваш сон комфортным. В комнате должна быть установлена не слишком высокая или не слишком холодная температура. Найдите матрас и подушку с уровнем жесткости, который вам покажется успокаивающим.
- За час до сна перестаньте выполнять работу или другие умственно сложные задачи. Переключитесь на что-нибудь успокаивающее, например, почитайте книгу.
- Используйте кровать только для сна или интимной близости. Не смотрите телевизор и не играйте с электронными устройствами, лежа в постели. «В противном случае мы будем ассоциировать спальню с отсутствием сна», — говорит доктор Дреруп.
Хронической бессонницей страдают до 15% взрослых, и многие из них не обращаются за лечением.
Если симптомы длятся дольше месяца или около того, пора обратиться за медицинской помощью. То же самое, если недостаток сна мешает вашей дневной деятельности, доктор.- говорит Дреруп.
COVID-19 разрушает наш сон коронасомнией — советы по борьбе
COVID-19 дал нам множество причин, чтобы потерять сон. Вот еще один: из-за пандемии и стресса больше людей, чем когда-либо, борются с серьезной потерей сна.
Не пытайтесь уснуть посреди ночи. Вставай и сделай что-нибудь тихое — без экрана.
Это называется «коронасомния». Это очень реально и очень широко.
«Это проблема повсюду, во всех возрастных группах», — сказала Анджела Дрейк, клинический профессор Калифорнийского университета в Дэвисе, кафедра психиатрии и поведенческих наук. Она лечила нарушения сна и обучена лечению бессонницы без лекарств.
«Бессонница была проблемой до COVID-19», — сказала она. «Теперь, исходя из того, что мы знаем по анекдотам, рост огромен».
Большая часть информации о коронасомнии, имеющейся у экспертов по сну, носит анекдотический характер, но ее предостаточно.В отчете Национального института здоровья говорится об исследовании в начале пандемии, которое «выявило очень высокие показатели клинически значимой бессонницы» наряду с более острым стрессом, тревогой и депрессией.
Это никого не удивило. Кто в последнее время не страдал бессонными ночами? Или много бессонных ночей? И кто не чувствовал стресса от беспокойных жизней и ограничений здоровья, которым, казалось бы, не видно конца?
Еще до COVID-19 медицинские эксперты были обеспокоены увеличением частоты бессонницы и ее влиянием на физическое и эмоциональное здоровье.Эксперты по сну говорят, что сейчас, в условиях стресса от COVID-19, огромных изменений в распорядке дня и снижения активности многих людей, коронавирус вызвал вторую пандемию бессонницы.
«COVID-19 вызывает огромное беспокойство у очень многих людей», — сказала Кимберли Хардин, профессор кафедры внутренней медицины Калифорнийского университета в Дэвисе, содиректор центра сна и директор программы стипендий по медицине сна. «Люди беспокоятся о работе, о том, что их дети будут дома, о том, что они заболеют.Гораздо больше беспокойства, страха и депрессии — и они могут вызвать бессонницу ».
«Мы должны не спать днем, а спать ночью, но многие люди работают и спят все эти странные часы. Их циркадные ритмы выходят из строя. Они регулируют каждую клетку вашего тела … Как только главные часы выходят из строя, все остальное ломается ».— Кимберли Хардин
Нарушенные распорядки заправляют коронасомнию
Как будто всей усталости и беспокойства от COVID было недостаточно, есть еще одна причина коронасомнии: наш обычный распорядок дня был нарушен.С одной стороны, наша жизнь стала слишком рутинной. Мы едва можем выйти. Мы не ходим в кино, рестораны, бары и пабы или во многие другие места, которые случайно связывают нас с людьми.
«Как человеческие существа, мы нуждаемся в некотором стимулировании. Нам нужно разнообразие в нашей деятельности », — сказал Дрейк. «Когда наша жизнь становится такой повторяющейся, отсутствие стимуляции и активности способствует плохому сну».
С другой стороны, многие люди, работающие дома, вышли из своего обычного распорядка дня, что также влияет на сон.
«Мы должны не спать днем и спать по ночам, но многие люди работают и спят все эти странные часы», — сказал Хардин. «Их циркадные ритмы выходят из строя. Они регулируют каждую клетку вашего тела. Они влияют на ваше питание, пищеварение, иммунный ответ и сон. Как только главные часы выходят из строя, все остальное выходит из строя ».
Коронасомния — это серия порочных кругов
«Бессонница увековечивает сама себя», — сказал Хардин. «Чем больше вы не можете спать, тем больше вы беспокоитесь об этом и тем больше не спите.”
Фактически, бессонница, связанная с COVID-19, представляет собой диаграмму Венна связанных порочных кругов. Наряду с циклом бессонница-причины-стресс-причины-больше-бессонница, они включают:
- Многие вещи, которые мы делаем для борьбы с бессонницей, например дневной сон или дополнительный бокал вина, на самом деле усиливают наши проблемы со сном и нарушают распорядок дня.
- Мы все устали от COVID-19. Когда вы чувствуете усталость от недосыпания, каждое новое раздражение, большое или маленькое, вызывает разочарование и беспокойство — и еще больше мешает засыпать.
- Плохой сон может привести к увеличению веса, что вызывает такие проблемы, как рефлюкс, не позволяющий уснуть.
- Недостаток сна может иметь ряд последствий для здоровья — от депрессии до высокого кровяного давления и повышенного риска сердечного приступа или инсульта. Это может сделать нас более уязвимыми для COVID-19, а знание этого вызывает больше беспокойств и бессонницы.
Советы, которые помогут вам уснуть
«Если вы не спите время от времени, не беспокойтесь об этом», — сказал Дрейк.«Я хочу подчеркнуть, что одна плохая ночь время от времени — не о чем беспокоиться».
При серьезной бессоннице Хардин и Дрейк рекомендуют так называемую когнитивно-поведенческую терапию бессонницы. Это структурированная программа, основанная на фактических данных, которую проводит терапевт, которая помогает вам заново научиться спать. Цель состоит в том, чтобы помочь вам заменить мысли и поведение, мешающие вашему сну, на новые модели поведения и мышления, которые помогут вам хорошо спать.
«Мне пришлось ограничить потребление новостей для некоторых пациентов.Наш мозг на самом деле не приспособлен для обработки всех постоянных предупреждений о новостях и заголовков. Они постоянно бьют тревогу. Как будто в нашем мозгу постоянно срабатывает автомобильная сигнализация ».— Анджела Дрейк
Но есть ряд вещей, которые люди могут сделать и сами. Все начинается с принятия мер по борьбе со стрессом, вызванным COVID-усталостью. Вот еще несколько советов по сну:
- Создайте и соблюдайте распорядок отхода ко сну: «Притормози в конце дня, — сказал Дрейк.«Начните выключать свет примерно за полчаса до сна. Яркий свет не даст вашему мозгу вырабатывать естественный мелатонин (гормон, который является частью нашего естественного цикла сна и помогает нам спать).
- Избегайте экранов в спальне: Синий свет от мобильных телефонов, планшетов и компьютеров сигнализирует нашему телу, что нужно бодрствовать и не выделять мелатонин. «Я знаю, что людям это тяжело, но, пожалуйста, отложите электронику. Телевизор — это нормально, но лучше книгу почитать.- сказал Хардин. «Вы же не хотите, чтобы свет от экрана попадал прямо вам в лицо».
- Не используйте спальню, особенно кровать, в качестве офиса. : «Вы хотите научить свой мозг тому, что это место, где вы отдыхаете», — сказал Дрейк. «Вы же не хотите, чтобы там говорилось:« Здесь ты работаешь ». Если тебе больше негде работать, по крайней мере, не работай на кровати».
- Делайте упражнения в течение дня: Он снижает стресс и поддерживает наш организм в нормальном ритме.Однако лучше всего закончить упражнение за несколько часов до сна, чтобы дать телу время остыть и замедлиться.
- Не спите: Короткий сон не повредит, если еще не поздно, но более длительный сон нарушит ваш цикл сна. «Это еще одна причина не беспокоиться об одной плохой ночи», — сказал Дрейк. «Лучше быть уставшим в течение дня, а затем хорошо выспаться».
- Получите немного солнечного света: Он помогает поддерживать наши циркадные ритмы, поэтому мы производим мелатонин ночью, а не днем.
- Не ешьте поздно: «Если вы ложитесь спать в 23:00, постарайтесь не есть после 19:00 или около того», — сказал Хардин. «Вы должны дать своему телу время, чтобы его переварить. Когда вы ложитесь спать, ваше тело хочет выключить всю метаболическую работу, включая пищеварение ».
- Если вы просыпаетесь посреди ночи и не можете заснуть, встаньте с постели: Смена обстановки поможет вам сбросить настройки, но не выключайте свет и не делайте ничего, что заряжает вас энергией.«Если вы не можете спать более получаса, встаньте и выйдите из спальни», — сказал Хардин. «Сделайте что-нибудь простое и монотонное при тусклом свете».
- Урежьте новости и социальные сети, особенно вечером: «Мне пришлось ограничить потребление новостей для некоторых пациентов, — сказал Дрейк. «Наш мозг на самом деле не приспособлен для обработки всех постоянных предупреждений о новостях и заголовков. Они постоянно бьют тревогу. Как будто в нашем мозгу постоянно срабатывает автомобильная сигнализация.”
- Легче употребляйте алкоголь и кофеин: Они оба нарушают ваш режим сна. Алкоголь может помочь вам заснуть, но не обязательно, чтобы вы заснули или выспались хорошо. «Не все спят одинаково», — сказал Хардин. «Мы хотим полноценного сна».
- Будьте осторожны с лекарствами для сна: Лекарства, отпускаемые без рецепта, могут вызвать прерывистый сон или вызвать сонливость по утрам, а лекарства, отпускаемые по рецепту, могут вызвать эмоциональную зависимость.
- Попробуйте научиться медитировать с помощью одного из множества доступных приложений: «Я большой сторонник медитации», — сказал Дрейк.«Он может улучшить сон и подчеркивает важность связи между нашим разумом и телом. Это требует небольшой практики, но снижает уровень гормонов стресса. У нас есть новое исследование нейровизуализации, которое продемонстрировало положительные изменения в мозге ».
И Хардин, и Дрейк сказали, что слишком часто люди не считают бессонницу состоянием, требующим медицинской помощи, поскольку оно делает их несчастными. Вместо этого люди, как правило, занимаются самолечением с помощью безрецептурных помощников по сну или выпивают дополнительный бокал вина.
«Если у вас хроническая бессонница, если вы не спите несколько недель, вам может помочь лечение», — сказал Дрейк. «Обсудите это со своим лечащим врачом. Существуют эффективные методы лечения, не требующие лекарств. Мы можем помочь. Наша когнитивная терапия может помочь ».
Спокойной ночи | Национальный институт старения
С тех пор, как он вышел на пенсию, Эдвард боится спать по ночам. Он боится, что, выключив свет, он просто будет лежать с открытыми глазами, а его мысли будут биться быстрее.«Как я могу разорвать этот круг?» он спрашивает. «Я так устал — мне нужно немного поспать».Как и Эдвард, вы хотите хорошо выспаться. Достаточное количество сна помогает оставаться здоровым и внимательным. Но многие пожилые люди плохо спят. Если вам постоянно хочется спать или вам трудно высыпаться по ночам, возможно, пришло время обратиться к врачу. Просыпаться каждый день с чувством усталости — это признак того, что вы не получаете должного отдыха.
Сон и старение
Пожилым людям требуется примерно такое же количество сна, как и всем взрослым — от 7 до 9 часов каждую ночь.Но пожилые люди, как правило, раньше ложатся спать и встают раньше, чем в молодости.
Есть много причин, по которым пожилые люди могут не высыпаться по ночам. Из-за плохого самочувствия или боли может быть трудно заснуть. Некоторые лекарства могут помешать вам уснуть. Независимо от причины, если вы не выспались ночью, на следующий день вы можете:
Хорошо выспитесь
Прочтите и поделитесь этой инфографикой, чтобы получить советы о том, как хорошо выспаться.
Быть старше не значит постоянно уставать. Вы можете многое сделать, чтобы хорошо выспаться. Вот несколько идей:
- Соблюдайте регулярный график сна. Ложитесь спать и вставайте в одно и то же время каждый день, даже в выходные дни или когда вы путешествуете.
- Не ложитесь спать поздно днем или вечером, , если можете. Сон может не дать вам уснуть по ночам.
- Разработайте распорядок дня перед сном. Каждый вечер перед сном найдите время, чтобы расслабиться.Некоторые люди читают книгу, слушают успокаивающую музыку или принимают теплую ванну.
- Старайтесь не смотреть телевизор и не пользоваться компьютером, мобильным телефоном или планшетом в спальне. Свет от этих устройств может затруднить засыпание. А тревожные или тревожные шоу или фильмы, такие как фильмы ужасов, могут не дать вам уснуть.
- Поддерживайте в спальне комфортную температуру, не слишком жаркую и не слишком холодную и как можно более тихую.
- Используйте слабое освещение по вечерам и во время подготовки ко сну.
- Регулярно делайте физические упражнения каждый день , но не позднее, чем за 3 часа до сна.
- Не ешьте обильно перед сном — они могут не дать вам уснуть.
- Держитесь подальше от кофеина в конце дня. Кофеин (содержащийся в кофе, чае, газированных напитках и шоколаде) может не дать вам уснуть.
- Помните — алкоголь не поможет вам уснуть. Даже небольшие количества мешают спать.
Бессонница часто встречается у пожилых людей
Бессонница — наиболее частая проблема сна у взрослых в возрасте 60 лет и старше.Людям с этим заболеванием сложно заснуть и засыпать. Бессонница может длиться дни, месяцы и даже годы. Проблемы со сном могут означать, что вы:
- Чтобы заснуть долго,
- Просыпаться по ночам много раз
- Просыпаюсь рано и не могу снова заснуть
- Просыпаюсь усталым
- Чувствую себя очень сонным днем
Неспособность заснуть часто становится привычкой. Некоторые люди беспокоятся о том, что не спят, даже до того, как ложатся спать.Это может затруднить засыпание и сон.
Некоторые пожилые люди, у которых есть проблемы со сном, могут использовать безрецептурные снотворные. Другие могут использовать отпускаемые по рецепту лекарства, чтобы помочь им уснуть. Эти лекарства могут помочь при кратковременном применении. Но помните, лекарства — не лекарство от бессонницы.
Выработка здоровых привычек перед сном может помочь вам хорошо выспаться.
Апноэ во сне
У людей с апноэ во сне бывают короткие паузы в дыхании во время сна.Эти паузы могут повторяться много раз в течение ночи. Если не лечить апноэ во сне, это может привести к другим проблемам, таким как высокое кровяное давление, инсульт или потеря памяти.
У вас может быть апноэ во сне, и вы даже не подозреваете об этом. Чувство сонливости днем и вам говорят, что вы громко храпите ночью, это может быть признаком того, что у вас апноэ во сне.
Если вы подозреваете, что у вас апноэ во сне, обратитесь к врачу, который может лечить эту проблему со сном. Возможно, вам придется научиться спать в таком положении, чтобы дыхательные пути оставались открытыми.Лечение с использованием устройства постоянного положительного давления в дыхательных путях (CPAP) почти всегда помогает людям с апноэ во сне. Также могут помочь стоматологическое устройство или хирургическое вмешательство.
Расстройства движения и сна
Синдром беспокойных ног, расстройство периодических движений конечностей и расстройство поведения во сне с быстрым движением глаз часто встречаются у пожилых людей. Эти двигательные расстройства могут лишить вас необходимого сна.
Люди с синдромом беспокойных ног, или СБН, чувствуют покалывание, ползание мурашек или иголки в одной или обеих ногах.Это чувство усиливается ночью. Обратитесь к врачу за дополнительной информацией о лекарствах для лечения RLS.
Расстройство периодических движений конечностей, или PLMD, заставляет людей дергаться и бить ногами каждые 20-40 секунд во время сна. Могут помочь лекарства, теплые ванны, упражнения и упражнения на расслабление.
Быстрое движение глаз, или REM, расстройство поведения во сне — еще одно состояние, которое может затруднить получение хорошего ночного сна. Во время обычного быстрого сна ваши мышцы не могут двигаться, поэтому ваше тело остается неподвижным.Но если у вас расстройство быстрого сна, ваши мышцы могут двигаться, и ваш сон нарушается.
Болезнь Альцгеймера и сон — особая проблема
Болезнь Альцгеймера часто меняет привычки сна человека. Некоторые люди с болезнью Альцгеймера слишком много спят; другие не спят. Некоторые люди просыпаются много раз за ночь; другие блуждают или кричат по ночам.
Человек с болезнью Альцгеймера — не единственный, кто недосыпает. У воспитателей могут быть бессонные ночи, из-за чего они устают от проблем, с которыми они сталкиваются.
Если вы ухаживаете за больным болезнью Альцгеймера, примите следующие меры, чтобы обезопасить его или ее и помочь вам лучше спать по ночам:
- Убедитесь, что на полу нет предметов.
- Закройте все лекарства.
- Прикрепите поручни в ванной.
- Поместите ворота напротив лестницы.
Безопасный сон для пожилых людей
Постарайтесь создать безопасное и спокойное место для сна. Убедитесь, что на каждом этаже вашего дома установлены дымовые извещатели.Перед сном закройте все окна и двери, ведущие на улицу. Другие идеи для безопасного ночного сна:
- Держите рядом с кроватью телефон с номерами телефонов экстренной помощи.
- Имейте под рукой лампу, которую легко включить.
- Поставьте рядом с кроватью стакан с водой, если проснетесь от жажды.
- Не кури, особенно в постели.
- Снимите коврики, чтобы не споткнуться, если вы встанете ночью с постели.
Советы, которые помогут вам заснуть
Возможно, вы слышали о некоторых уловках, которые помогут вам заснуть.На самом деле вам не обязательно считать овец — вы можете попробовать медленно сосчитать до 100. Некоторые люди считают, что игра в мысленные игры вызывает у них сонливость. Например, скажите себе, что до того, как вам нужно встать, осталось 5 минут, и вы просто пытаетесь немного поспать.
Некоторые люди считают, что расслабление тела усыпляет. Один из способов сделать это — представить, что пальцы ног полностью расслаблены, затем стопы, а затем полностью расслаблены лодыжки. Продвигайтесь вверх по остальному телу, секция за секцией.Вы можете засыпать, прежде чем дойдете до макушки.
Используйте спальню только для сна. Выключив свет, дайте себе около 20 минут, чтобы заснуть. Если вы все еще бодрствуете и не чувствуете сонливости, вставайте с постели. Когда почувствуете сонливость, вернитесь в постель.
Если вы чувствуете усталость и не можете заниматься своими делами более 2 или 3 недель, возможно, у вас проблемы со сном. Поговорите со своим врачом об изменениях, которые вы можете внести, чтобы лучше спать ночью.
Прочтите эту тему на испанском языке.

 В крайнем случае старайтесь спать не позднее трех часов дня и не дольше одного часа.
В крайнем случае старайтесь спать не позднее трех часов дня и не дольше одного часа. Не используйте алкоголь как снотворное: он может помочь уснуть, но такой сон будет коротким и неполноценным. Алкоголь не следует совмещать со снотворными и некоторыми другими препаратами – всегда консультируйтесь с лечащим врачом.
Не используйте алкоголь как снотворное: он может помочь уснуть, но такой сон будет коротким и неполноценным. Алкоголь не следует совмещать со снотворными и некоторыми другими препаратами – всегда консультируйтесь с лечащим врачом.
 Следует обратить внимание на возможные побочные эффекты лечения и обязательно консультироваться с лечащим врачом.
Следует обратить внимание на возможные побочные эффекты лечения и обязательно консультироваться с лечащим врачом.

 Это может повторяться несколько раз за ночь, но необходимо сохранять терпение и не поднимать ребёнка с постели, а также подождать несколько минут прежде, чем подойти к ребёнку.
Это может повторяться несколько раз за ночь, но необходимо сохранять терпение и не поднимать ребёнка с постели, а также подождать несколько минут прежде, чем подойти к ребёнку. Другими словами, организм должен быть готов ко сну, и для этого необходим распорядок в момент приготовления ко сну. Иногда проблемы детской бессонницы появляются посреди ночи, поэтому очень важно, чтобы ребёнок освоил ряд техник, которые помогут ему успокоиться и самостоятельно уснуть заново.
Другими словами, организм должен быть готов ко сну, и для этого необходим распорядок в момент приготовления ко сну. Иногда проблемы детской бессонницы появляются посреди ночи, поэтому очень важно, чтобы ребёнок освоил ряд техник, которые помогут ему успокоиться и самостоятельно уснуть заново. Обычно в этих случаях лечение направлено на решение проблемы, вызывающей нервозность, либо на обучение ребёнка справляться с этим состоянием.
Обычно в этих случаях лечение направлено на решение проблемы, вызывающей нервозность, либо на обучение ребёнка справляться с этим состоянием. , Higo-Yamatmoto, S. Dietary natural cocoa ameliorates disrupted circadian rhythms in locomotor activity and sleep-wake cycles in mice with chronic sleep disorders caused by psychophysiological stress. Nutrition. 2020 Feb (4):75-76.
, Higo-Yamatmoto, S. Dietary natural cocoa ameliorates disrupted circadian rhythms in locomotor activity and sleep-wake cycles in mice with chronic sleep disorders caused by psychophysiological stress. Nutrition. 2020 Feb (4):75-76. 1994. 16(5), 873–897.
1994. 16(5), 873–897. J Clin Sleep Med. 2020 Feb, 1682):231-241.
J Clin Sleep Med. 2020 Feb, 1682):231-241. , Soto, V., Jurado, M.J., Fernandez, C., Hidalgo, I., Lluch, A., Rodríguez, P.J., Madrid, J.A. Insomnia in children and adolescents. A consensus document. An Pediatr (Barc). 2017 Mar, 86(3):165.e1-165.e11.
, Soto, V., Jurado, M.J., Fernandez, C., Hidalgo, I., Lluch, A., Rodríguez, P.J., Madrid, J.A. Insomnia in children and adolescents. A consensus document. An Pediatr (Barc). 2017 Mar, 86(3):165.e1-165.e11. Зимой подходит режим щелевого проветривания;
Зимой подходит режим щелевого проветривания; Найдите свой способ сбрасывать эмоциональное напряжение. Не рекомендуется «считать овец»: счет требует концентрации, а концентрация мешает сну;
Найдите свой способ сбрасывать эмоциональное напряжение. Не рекомендуется «считать овец»: счет требует концентрации, а концентрация мешает сну;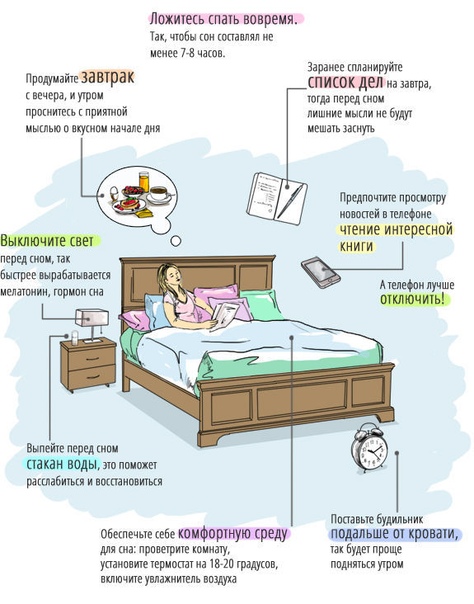 Сну мешает неудобная кровать, неправильная одежда, слишком жаркое (или наоборот – холодное) одеяло, духота или, опять-таки, слишком высокая или низкая температура в помещении, где человек пытается уснуть;
Сну мешает неудобная кровать, неправильная одежда, слишком жаркое (или наоборот – холодное) одеяло, духота или, опять-таки, слишком высокая или низкая температура в помещении, где человек пытается уснуть; В состоянии алкогольного опьянения человек быстро засыпает, однако сон при этом получается «рваным» и выспаться не удаётся;
В состоянии алкогольного опьянения человек быстро засыпает, однако сон при этом получается «рваным» и выспаться не удаётся; Человек, ложащийся спать, освобождает себя от занятий, которые отвлекали его от обдумывания того, что его беспокоит. И вот он ничем не занят. Образовавшуюся пустоту сразу же заполняют тревожные мысли. Это, конечно, невротическая ситуация. Но она встречается довольно часто, при этом у женщин чаще, чем у мужчин;
Человек, ложащийся спать, освобождает себя от занятий, которые отвлекали его от обдумывания того, что его беспокоит. И вот он ничем не занят. Образовавшуюся пустоту сразу же заполняют тревожные мысли. Это, конечно, невротическая ситуация. Но она встречается довольно часто, при этом у женщин чаще, чем у мужчин; Непосредственной причиной пробуждения может быть удушье. Подобный симптом характерен для людей, страдающих гипертонией, пороками сердца, ИБС;
Непосредственной причиной пробуждения может быть удушье. Подобный симптом характерен для людей, страдающих гипертонией, пороками сердца, ИБС;
 Кроме того, им следует избегать дневного сна и просыпаться каждое утро в одно и то же время.
Кроме того, им следует избегать дневного сна и просыпаться каждое утро в одно и то же время.

 За это время организм избавляется от лишней оболочки матки, которая образовалась при подготовке к беременности. В среднем это длится около пяти дней.
За это время организм избавляется от лишней оболочки матки, которая образовалась при подготовке к беременности. В среднем это длится около пяти дней.